Центральна борозна мозку. Будова лобових часток. Мозок: анатомія. Лобна частка
Центральні паралічі та парези виникають при локалізації патологічних вогнищ у передцентральній звивині. Соматичне представництво рухових функцій приблизно відповідає такому для шкірної чутливості у постцентральній звивині. З-за великої протяжності передцентральної звивини очашві патологічні процеси (судинні, пухлинні, травматичні) зазвичай вражають її не всю, а частково. Локалізація патологічного вогнища на зовнішній поверхні викликає переважно парез верхньої кінцівки, мімічної мускулатури та язика (лінгвофаціобрахіальний парез), а на медіальній поверхні звивини – переважно парез стопи (центральний монопарез).
Мозок - найскладніший орган в організмі, найскладніша комп'ютерна мережа, відома людині. Це не лише відповідальність за роботу людського тіла, а й ті функції, які визначають нас як людину, нашу здатність мислити, емоції та почуття. Наступна стаття є лише коротким викладом інформації, доступної щодо мозку, і, незважаючи на великі дослідження, вона, як і раніше, залишається найбільш загадковим органом в організмі.
Мозок можна вважати найскладнішим комп'ютером у світі. Говорячи це, не зовсім справедливо, наскільки складним та дивовижним є мозок. У певному сенсі мозок дійсно діє як комп'ютер – він отримує інформацію від входів, таких як очі та вуха, та інтерпретує цю інформацію. Він також використовує цю інформацію, а також інші, більш загадкові процеси для управління рухом різних частин тіла. Спосіб, яким він робить це, також захоплюючий, як і складний, причому мозок чітко розділений на різні області, кожен з яких має трохи іншу функцію.
2. Неврологічні симптоми шийного остеохондрозу: м'язові, дистрофічні, плечолопатковий періартроз, корінцевий синдром хребетної артерії.
Найчастіше ускладнення є наслідком впливу однієї чи двох остеофітів чи м'яких прорузий диска.
Залежно від етіологічного фактора, локалізації патологічного процесу та стадії захворювання розрізняють такі клінічні прояви шийного остеохондрозу:
Оскільки кожна частина мозку має дещо іншу функцію, втрата цих ділянок через травматичні збитки або інсульт може призвести до широкому спектрурезультатів. Функції, такі як бачення, рух, слух та інші почуття, насправді зрозумілі в деталях, проте є ще одна сторона мозку, яка набагато невідоміша, і люди досі не змогли розібратися в її тонкощах. Емоції, думки, спогади і те, що змушує когось щось робити, речі, які деякі люди можуть сказати, є суттю того, ким він є людиною, все ще є повними таємницями.
Болі в області шиї внаслідок подразнення зв'язкового апарату хребта (включаючи міжхребцевий диск).
Шийно-плечові болі симпатичного характеру.
Корінцевий синдром з виникненням пекучих, тягнучих або типових гострих радикулярних болів у задній частині шиї, у суб'окципітальній та міжлопатковій областях, у передпліччі з іррадіацією по верхніх кінцівках та в пальці кисті.
Частини мозку, схоже, пов'язані з цим, але як це працює, поки що невідомо. Мозок складається з двох типів «матерії», сірої речовини та білої речовини. Сіра речовина - це частина мозку, що мислить, - клітини мозку. У мозку вони лежать над ними, як і на кількох «острівах», званих ядрами, які глибші. Поверхневе покриття клітин мозку відоме як кору. Іншим типом речовини є біла речовина, що складається з усіх нервів мозку - з'єднувачів, які дозволяють клітинам мозку взаємодіяти один з одним.
Мозок: анатомія. Лобна частка
Він білий, тому що всі ці нерви вкриті речовиною, яка називається мієліном, яка досить жирна. Таким чином, мозок - це покриття сірих клітин зовні, які посилають свої сигнали білих нервів до центру. Слід зазначити, що у житті мозок насправді рожевий.
Нейродистрофічні порушення (періартрит плечового суглоба, синдром переднього десничного м'яза, нейроваскулярна дистрофія верхньої кінцівки)
Кардіалгічний синдром (болі у серці).
Синдром ураження хребетної артерії та її симпатичного сплетення (задній шийний симпатичний синдром і розлади, що є наслідком недостатності кровопостачання стовбурових відділів мозку), що проявляється запамороченням, шумом і дзвоном у вухах, мозочковими порушеннями, слабкістю в кінцівках і які частіше виникають у кінцівках. серединне положення шиї.
Завдання кіркових зон у скроневому відділі
Церебральні є найбільшими відділами мозку і є найбільш очевидними. Більшість видимого мозку - це півкулі. Подібно до півкуль світу, мозок ділиться на дві. На відміну від світу, мозок ділиться на ліве та права півкуляі вони майже повністю розділені. Дві півкулі з'єднані дуже товстими нервами області, званими мозолистим тілом. Без цього дві половини мозку було б спілкуватися друг з одним. Поверхня мозку покрита всілякими хребтами та провалами. Ці хребти називаються "гирі", а провали називаються "сульчі".
Шийна мієлопатія дискогенної етіології, що проявляється прогресуванням спастико-атонічного верхнього парапарезу і нижнього спастичного парапарезу.
3. Спінальна атаксія (хвороба Фрідрейха).
Спадкові атаксії.
Розвиваються розлади координації руху, з'являється хитка хода.
Поразки мозочка.
Відділи потиличної області
Ціль цієї складної структури поверхні полягає в тому, що поверхня мозку знаходиться там, де знаходяться всі реальні клітини мозку; так що чим більше поверхні, ніж мозок, тим складніші обчислення він здатний робити. Півсфери розділені інші області, засновані на функції області. Лобова частка є найбільшою з усіх часток і складається з області, розташованої попереду глибокої борозни, званої центральної борозни, яка проходить горизонтально через мозок. Лобова частка - це весь мозок перед цією борозеною до передньої частини мозку.
Поразка задніх корінців.
Поразка периферичних нервів.
Клінічні синдроми: Гени плейотропні, тобто гени з багатьма ефектами. Ромберг уперше описав tardus dorsalis. Дюшен описав моторну атаксію. Це сифілітичні поразки спинного мозку.
Спінальні атаксії:
Хвороба Фрідрейха,
Хвороба Штромпеля (спинно – церебеллярний).
У латеральному стані він зупиняється на так званому «бічному борозні», тому що він проходить вздовж бічної частини мозку. Нижче цієї борозни знаходиться скронева частка. Лобова частка розділена інші, дрібніші підзони. Перед центральною борозна - звивина, звана передцентральної звивиною, а перед нею - області, відомі як верхні, середні та нижні фронтальні гирі, які розташовані у вигляді горизонтальних ярусів. Лобова частка має кілька різних функцій, кожна з яких призначається іншу загальну функціональну область.
Хвороба Менделя (переважно церебеллярна).
Атаксія П. Марі.
Хвороба Фрідрейха.
Починається у дитинстві – у 10 – 15 років, але може й у дорослому стані. Відзначається хитка хода.
5 синдромів:
- Кожен із цих клітин відповідає частині тіла та контролює його рух.
- Докладніша інформація про це обговорюватиметься пізніше.
- Премоторні та додаткові моторні області розташовані перед моторною корою.
- Ця сфера відповідає за початок добровільних рухів.
Синдром порушення координації рухів. Причина – пошкодження задніх канатиків. Виявляється в гримасуванні, атаксії.
Передцентральна звивина є "первинною моторною корою", яка буквально означає частину мозку, яка контролює рух. У так званій «домінуючій» півкулі є область мозку, відома як область Брокі. Це знаходиться в трикутниках трикутника та оперкулярах лобової частки. Він відповідає за керування двигуном мови, а інші частини мозку посилають йому сигнали, які розповідають, які звуки потрібно формувати, а область Броки оброблятиме необхідні рухи рота. Ці сигнали потім будуть відправлені до кори головного мозку, щоб він міг фактично переміщати м'язи. Префронтальна кора становить частину лобної частки, що залишилася, і несе відповідальність за деякі з таємничих людських характеристик, таких як особистість, проникливість і передбачення.
Синдром рухових розладів. Атрофія м'язів гомілки, дрібних м'язів стопи. Уражаються III та VI пари черепно - мозкових нервів, а також часто - XII та II пари.
Синдром кісткових деформацій: - кіфоз, - сколіоз, - стопа Фрідрейха (високе склепіння, екстензія основних фаланг пальців стопи та флексія кінцевих фаланг).
Синдром порушення чутливості. Порушується глибока чутливість. Страждають І та VIII пари черепно-мозкових нервів.
Менш він обмежений бічним борозном, нижче якого скронева частка. Парієтальна частка далі поділяється на постцентральну звивину, яка лежить позаду центральної борозни, і верхні та нижні тім'яні часточки. Функції тім'яної частки слабо розділені втричі загальні групи.
Постцентральна звивина дуже схожа на передцентральну звивину, оскільки кожна частина звивини відповідає площі тіла; однак, замість того, щоб бути руховою областю, постцентральна звивина обробляє сенсорну інформацію, таку як дотик і інформацію про те, де знаходиться тіло і в якому напрямку воно рухається. Нижня тім'яна часточка домінуючої півкуліразом із деякими областями скроневої часткипов'язані з розумінням мови. Інші області тім'яної частки пов'язані з дуже складними областями людської поведінки, які не дуже добре зрозумілі, включаючи просторову орієнтацію та сприйняття. Область нижче бічної борозни - скронева частка, яка тягнеться назад до лінії, що з'єднує верхню частину парієттоцикцитальної борозни та преоципітальної виїмки.
Синдром психічних порушень.
Рецисивне успадкування. Ризик хвороби 25% незалежно від статі. При хворобі Фрідрейха порушується 2 ферменти: ліполійдегідрогеназа. Дефіцит ферменту призводить до накопичення глютамату. Порушення перетворення КоА. Порушується синтез ацетилхоліну.
Патогенетичне лікування: коензим Q – тіотропін – релізинг – гормон, рибофлавін, корнітин, аскорбінова кислота. Симптоматична терапія, (Для лікування атаксії): обзидан, карбомозепін, амантадин. Лікувальна фізкультура, масаж.
Тимчасову частку можна поділити на верхній, середній та нижній тимчасові гирі. Під скроневою часткою знаходиться невелика область кори, відома як інсула. Цю область можна виявити, піднявши вищележачі ділянки лобової, тім'яної або скроневої часткою. Основні функції скроневої частки включають.
У верхній скроневій звивині домінуючої півкулі є область мозку, відома як область Верніке. Це отримує інформацію з слуховий кориі намагається виробити, якщо з почутих звуків є слова. Таким чином, це життєво важливо для інтерпретації та розуміння мови. Більшість скроневої частки пов'язані з інтерпретацією вищого порядку та обробкою візуальної інформації. Це включає розробку певних форм і те, що вони є. Медіальні частини скроневої частки також важливі для навчання та пам'яті, але це одна з областей неврологічного функціонування, яка, як і раніше, знаходиться за межами сучасного медичного розуміння.
- Верхня частина скроневої частки є домівкою для первинної слухової кори.
- Це стосується інформації, що надходить з нервів вуха та інтерпретує сигнал.
- Якщо вони є, це також має вирішити, що означають ці слова.
1. Внутрішня капсула: симптоми ураження.
Клінічна картина геміплегії
Внутрішня капсула є шаром білої речовини між сочевице образним ядром, з одного боку, і головкою хвостатого ядра і таламусом - з іншого. У внутрішній капсулі розрізняють передню та задню ніжки та коліно. Передню ніжку складають аксони клітин, в основному лобової частки, що йдуть до ядр моста мозку і до мозочка (лобно - мосто - мозочковий шлях). При їх виключенні спостерігаються розлади координації рухів та пози тіла, хворий не може стояти та ходити – лобова атаксія. Передні дві третини задньої ніжки внутрішньої капсули утворені пірамідним трактом, у коліні проходить корво-ядерний шлях. Руйнування цих провідників призводить до центрального паралічу протилежних кінцівок, нижньої мімічної мускулатури та половини мови (геміплегія).
Конфігурація гирі варіюється від людини до людини. Він майже цілком присвячений первинній візуальній обробці, але деякі області більше пов'язані з складнішою інтерпретацією бачення. Лімбічна частка - це область кори, яка, мабуть, лежить навколо з'єднання між півкулями головного мозку та стовбуром мозку. Він лежить між мозолистим корпусом і лобовою, тім'яною та потиличною лопатями. Лімбічна частка дуже пов'язана з безліччю інших областей мозку. Це важливо для того, щоб дозволити нам відчувати емоції, прагнути досягнення і здійснення речей, а також дуже важливо в пам'яті.
Задня третина задньої ніжки внутрішньої капсули складається з аксонів клітин таламуса, які проводять імпульси всіх видів чутливості до кори мозку та підкіркових утворень. При виключенні цих провідників втрачається чутливість на протилежному боці (геміанестезія).
При капсулярній геміплегії є всі ознаки ураження центрального рухового нейрона: спастичність мускулатури, підвищення глибоких рефлексів, зникнення поверхневих рефлексів, поява стопних та кистьових патологічних рефлексів. Характерна поза Вернике - Манна (зігнуті верхні кінцівки, нижня кінцівка випрямлена і під час ходьби виробляє обвідні рухи).
Завдання кіркових зон
Знову ж таки, точно, як це відбувається, виходить за межі нинішнього розуміння. Усередині півкуль головного мозку знаходяться області масованої сірої речовини, що називається мозковими ядрами. Базальні ганглії складаються з декількох ядер у кожній півкулі, вбудованих у центральну білу речовину. Деякі з цих структур включають.
Каудатне ядро, яке, як вважалося раніше, має відігравати роль рухової функції, схоже, пов'язані з навчанням і пам'яттю. Передбачається, що лінзоподібне ядро відповідає за інтеграцію інформації про рух і відчуття і про те, як вони впливають один на одного, оскільки ушкодження цих структур часто супроводжують порушення руху, такі як хвороба Паркінсона, хвороба Хантінгтона та синдром Туретта. Мішмала - це ще одне ядро, що міститься в півкулях головного мозку, і воно разом із гіпокампом є основними частинами лімбічної системи. Лімбічна системажиттєво необхідна встановлення емоцій і поведінки, зв'язування свідомих інтелектуальних функцій кори з несвідомими функціями, і навіть полегшення збереження пам'яті. Він розділений на чотири області: таламус, гіпоталамус, епіталамус та субталамус.
При гострому періоді ураження внутрішньої ка,псули м'язовий тонус і глибокі рефлекси виявляються навпаки зниженими. Це використовується в діагностиці для виявлення геміплегії у хворих на коматозний стан. Якщо у хворого, що лежить на спині, зігнути верхні кінцівки в ліктьових суглобахі одночасно опустити їх, то першим опуститься передпліччя на боці геміплегії (через нижчий м'язовий тонус). З цієї ж причини на стороні паралічу нижня кінцівка більш ротована назовні.
З'єднання між таламусом і гіпоталамусом є невеликим поглибленням, відоме як гіпоталамічна борозна. Епіталамус - це дах третього шлуночка. На фронті епіталамус тонкий та мембранний, що містить велику площу судинного сплетення. Надалі епіталамус містить шишкоподібну залозу, яка виділяє гормон мелатонін. Шишкоподібна залоза може відповідати за постановку про «циркадних ритмів» людей, які займаються денним циклом.
Таламус містить саму нервову тканину проміжного мозкуі є важливим зв'язком між багатьма системами головного мозку. У таламусі виявлено кілька десятків таламічних ядер, що відображають безліч різних функцій, які вона має виконувати. Вся сенсорна інформація зі спинного мозку та черепних нервів, За винятком нюхового нерва, обробляється на ядрах таламу, перш ніж передається в головний мозок або головний мозок. Той факт, що нюховий нерв обходить цю систему, може пояснити, чому ми знаходимо запахи, що настільки викликають емоції.
2. Дискогенний попереково-крижовий радикуліт та ра- дикуломієлоішемія, патогенез, клініка. Сучасні уявлення про патогенез паралічів м'язів ніг та порушення функції тазових органів при грижах диска
Радикуліт – запалення в нервовій системі. становить 1 - 5% запальних процесів нервової системи. Раніше вважали збудником бліду спірохету.
1/4 довжини тулуба забезпечують міжхребцеві диски. Першими у людини старіють опорно. руховий апаратта нервова система.
Пролапс диска – частина фіброзного кільця виходить назовні. Якщо зміщення ядра заднє - бічне, то може бути здавлення корінців.
Причини больового синдрому.
Структурні чи механічні порушення.
Метаболічні розлади.
Новоутворення.
Відбиті болі.
Структурні порушення.
Пролапс міжхребцевого диска, спондилоз, спондиломестоз, переломи хребта (відростків хребців), остеохондроз = кіфоз робочих підлітків = хвороба Шаєрмана – May, спинальний стеноз. Грижа диска - якщо пульпозне ядро зміщується вперед або назад. При зміщенні грижі в тіло хребця з його частковим руйнуванням – грижа Шморля. Спондильоз – зменшується відстань між хребцями, крайові розростання, зменшення рухливості в межах сегмента. Спінальний стеноз - звуження простору, в якому проходить спинний мозок і кровопостачальних судин. Може розвинутися мієлоішемія. Спондилалістоз – зміщення хребця – це ортопедична проблема. У цьому необхідно обмежити фізичні навантаження. Виникає наполегливий больовий синдром. При великій величині спондилолістозу єдиний вихід для хворого – операція. Хвороба Бехтерєва – фіброзуючий спондилоартрит. Симптом нитки – при диханні хворий не може розірвати нитку на грудній клітці. Старецький кіфоз. Все це дегенеративно - структурні захворювання, що призводять до больового синдрому та порушення ЦНС.
Клініка попереково-крижового радикуліту.
1. Больовий синдром – найбільш яскравий. Стадійність можна виявити не в усіх хворих. Відбувається зміна стану м'язів, люмбаго - простріл у поперек, різкий більу спині при розгинанні. Виникає ріжучий або колючий біль. Людина приймає вимушене становище. Продовж-
Відповіді на екзаменаційні питання
ється від кількох годин до кількох днів. Надалі люмбалгія.
Механізми виникнення болю:
а) дисфікаційний - незручному становищівиникає біль (часто при спондилолістозі).
б) м'язово-дистонічний біль через збільшення м'язового тонусу; в) дисшемічний біль - виникає у спокої, часто після сну.
г) запальний біль: пульсуюча, зменшується після прийому протизапальних засобів
Синдром чутливих розладів.
Порушення рефлексів: колінний рефлекс лише на рівні L2-L4 спинного мозку, зменшується ахіллів рефлекс лише на рівні С].
Синдром трофічних порушень: зміна шкірної температури, що підтверджується термографією, сухість шкіри, зменшення температури кінцівок, гіперпігментація, лущення, випадання волосся.
Порушення статики та динаміки хребта: напруга довгих м'язів спини, офанічення рухливості хребта, тест Шоу – Бера для визначення рухливості (в нормі відстань збільшується на 4 і більше см).
Симптоми.
Jlacera - з'являється біль у ділянці нирок при підйомі прямої ноги лежачи. Позитивний симптом при поразці нижніх корінців L 5 - Ci, L4. Нірі – голову намагаються наблизити до грудей. Кашльовий симптом – збільшується біль при кашлі. Якщо страждають Lj і L2 коріння доводиться диференціювати з хірургічною та гінекологічною патологією, оскільки біль іррадіює в пахвинну ділянку. При грижі диска у хворих більш виражені рухові розлади. За рахунок здавлення виникає страждання стопи - стопа, що плескає. Це порушення лише на рівні L4. Загальне правилоПри наявності стійкого тривалого симптому до хірургів слід спрямовувати, якщо больовий синдром тримається більше 4 місяців. При іррадіації страждають рефлекси та м'язовий тонус. При шийних радикулітах бсші іррадіюють у лопатку, плечеакроміальний суглоб. Виражені нейродистрофічні зміни.
При пошкодженні поперекового потовщення (L1-S2 на рівні 10 - 12 грудних та 1 поперекового хребців) виникають периферичний параліч нижніх кінцівок, анестезія промежини та ніг (донизу від пупартової зв'язки), випадає кремастерний рефлекс. При тяжких ураженнях розвивається синдром гострого живота, Паралітична непрохідність кишечника, вазомоторно-трофічна гематурія
3. Мозочкові атаксії (хвороба П.Марі, оливо-понто-церебеллярна дегенерація).
Клініка, діагностика, лікування, генетика
Мозочкова атаксія П.Марі - спадкове дегенеративне захворювання з переважним ураженням мозочка і його провідних шляхів. Тип успадкування аутосомно – домінантний. Виникає захворювання у віці 20 років та старше.
Характерно порушення функцій мозочка та його зв'язків. Спостерігаються атаксія під час виконання координаторних проб, порушення ходи, скандована мова, інтенційне тремтіння, ністагм. Мозочкові симптоми поєднуються з помірними або вираженими ознаками пірамідної недостатності (підвищення сухожильних та періостальних рефлексів, клонуси стоп), а іноді з зоровими та окоруховими порушеннями (косоокість, птоз, зниження гостроти та звуження полів зору, недостатність конвергенції). Характерною ознакою є різного ступенявиражене зниження інтелекту.
Діагностика
Диференціальний діагноз ставиться з атаксією Фрідрейха. Діагностика ґрунтується на клініці захворювання.
Симптоматичне.
Оливно-понто-церебелярні дегенерації.
Група спадкових захворювань нервової системи, що характеризується дегенеративними змінами нейронів мозочка, ядер нижніх олив та мосту мозку, у ряді випадків - ядер черепних нервів каудальної групи. Захворювання відрізняються типом успадкування та різним поєднанням клінічних симптомів. 5 типів:
Оливопонтоцеребеллярна дегенерація Менделя. Успадковується за аутосомно-домінантним типом. Клініка: симптоми поразки мозочка(атаксія, м'язова гіпотонія, скандована мова з дизартрією, інтенційне тремтіння) ядер каудальних черепних нервів (дизартрія, дисфагія), підкіркових гангліїв (гіперкінези).
Оливопонтоцеребеллярна дегенерація Фіклера-Вінклера. Успадковується за аутосомно – рецесивним типом. Клініка: симптоми ураження мозочка, переважно атаксією в кінцівках. Чутливість та сухожильні рефлекси не змінені. Парезів немає.
Оливопонтоцеребеллярна дегенерація з ретинальною дегенерацією. Успадковується за аутосомно-домінантним типом. Виникає у молодих. Разом з мозочковими та екстрапірамідними симптомами – зниження гостроти зору.
4.Оливопонтоцеребеллярна дегенерація Шута – Хайкмана. Успадковується за аутосомно-домінантним типом. Виявляється рано. Мозочкові ураження та ураження ядер VII, IX, X та XII пар черепних нервів (параліч лицьового нерва, бульбарні симптоми). І задніх канатиків спинного мозку (розлади м'язово-суглобового відчуття та вібраційної чутливості).
5. Оливопонтоцеребеллярна дегенерація з деменцією, офтальмоплегією та екстрапірамідними порушеннями. Спадкування аутосомно – домінантне. Характеризується деменцією, що прогресує офтальмоплегією, екстрапірамідними та мозочковими симптомами.
Симптоматичне. Курси неспецифічного загальнозміцнюючого лікування, масаж, лікувальну фізкультуру.
1. Бульварний та псевдобульбарний паралічі
Характерною особливістю стовбура мозку є скупчення на невеликому просторі ядер черепних нервів, особливо це відноситься до ядер V, IX, X, і XII пар у довгастому мозку. Ці ядра уражаються при порівняно невеликих розмірах патологічного вогнища, що призводить до розвитку паралічу периферичного типу 9, 10 та 12 пар нервів (параліч язика, глотки, гортані). Клінічно це виражається розладами ковтання (дисфагія), втратою звучності голосу (афонія), носовим відтінком промови (назолалія), порушенням виразу членоподілу звуків (дизартрія). Цей комплекс патологічних ознак отримав назву бульбарного паралічу.
Іноді страждає половина діаметра довгастого мозку. В результаті, крім ураження ядер черепних нервів на боці вогнища, перерва пірамідального пучка призводить до розвитку геміплегії на протилежному боці (альтернуюча геміплегія). Двосторонній альтернуючий параліч 9, 10 і 12 пар черепних нервів несумісний із життям.
Розлади ковтання, фонації або артикуляції з'являються і при вогнищах в обох півкулях головного мозку, коли руйнуються центральні нейрони до мовоглоточних, блукаючих та під'язикових пар черепних нервів. Такі паралічі називають псевдобульбарними. Виникають вони у разі порушення функцій корково - ядерних частин пірамідної системи.
Двостороннє поразка корково - ядерних пучків супроводжується появою патологічних рефлексів орального автоматизму. Спостерігається позитивний хоботковий рефлекс. Іноді хоботкове випинання губ уперед виходить не від удару, а лише від наближення молоточка до рота хворого – дистантно – оральний рефлекс. Штрихове роздратування
Нервові хвороби
шкіри долоні над піднесенням великого пальця (рефлекс Марінеску – Радовича) супроводжується підтягуванням догори шкіри підборіддя.
Дотик ваткою до рогової оболонки викликає скорочення м'язів підборіддя або рух нижньої щелепи в протилежний бік.
Одним з ранніх ознакДвостороннього ураження центральних або периферичних мотонейронів артикуляційної мускулатури є дизартрія, яка може виникнути при виключенні як аферентних, так і еферентних систем. Звичайні скарги хворих на заплітання мови, відсутність чіткості, змазаність та невиразність мови.
У синдром псевдобульбарного паралічу входять, крім дизартрії, також розлади ковтання та фонації. У цьому постійно виявляються симптоми орального автоматизму.
2. Фокальна епілепсія, причини виникнення.
Прояви фокальних нападів при різній локалізації епілептогенного вогнища
Інтоксикації, аутоінтоксикації, абсцеси мозку, запальні гранульоми, менінгіти, енцефаліти, арахноїдити, арахноїдальні кісти, судинні розлади. Провісники симптоматичної епілепсії.
Загальні судомні напади при симптоматичній епілепсії часто починаються з фокальної аури. До сенсорної аури відносять різноманітні порушення з боку органів чуття. Зорова аура, що виникає при поразці потиличної частки, зазвичай проявляється баченням яскравих іскор, блискучих куль, стрічок, яскраво - червоним фарбуванням навколишніх предметів (прості зорові галюцинації) або у вигляді образів якихось осіб, окремих частин тіла, фігур (складні зорові галюцинації) . Змінюються розміри предметів. Іноді випадають поля зору (геміанопсія), можлива повна втрата зору (амавроз). При нюхової аурі (скронева епілепсія) хворих переслідує "поганий запах", часто у поєднанні зі смаковими галюцинаціями (смак крові, гіркота металу). Слухова аура характеризується появою різних звуків: шуму, тріску, шелесту, музики, вигуків. Для психічної аури (при поразці тім'яно - скроневої області) типові переживання страху, страху чи блаженства, радості. Вегетативна аура проявляється змінами функціонального стану внутрішніх органів: серцебиттям, болями за грудиною, посиленою перистальтикою кишечника, позивами на сечовипускання та дефекацію, болями в епігастрії, нудотою, слинотечею, задухою, ознобом. Моторна аура (при поразці сенсомоторної області) виявляється у різноманітних рухових автоматизмах: закидання чи поворот голови й очей убік, смоктальні і жувальні руху. Фокальні кіркові напади зазвичай протікають часто при незміненій свідомості
і, зазвичай, бувають односторонніми. Нерідко спостерігаються одночасно як фокальні, і судомні напади.
3. Принципи лікування спадкових атаксій
Патогенетичне лікування, наприклад, при спастичній параплегії Штрюмпеля: коензим Q тіотропін - релізинг - гормон, рибофлавін, корнітин, аскорбінова кислота.
Симптоматична терапія (для лікування атаксії): обзидан, карбо-мозепін, амантадин.
Загальнозміцнюючі препарати, що покращують кровообіг, вітаміни, лікувальна фізкультура, масаж.
Хірургічне лікування (корекція деформації стопи Фрідрейху).
1. Особливості іннервації мімічної мускулатури центральними та периферичними руховими нейронами. Периферичний параліч мімічних м'язів
Лицьовий нерв є змішаним нервом. У його складі є рухові, парасимпатичні та чутливі волокна, останні два види волокон виділяють як проміжний нерв.
Двигуна частина лицьового нерва забезпечує іннервацію всіх мімічних м'язів обличчя, м'язів. вушної раковини, черепа, заднього черевця двочеревного м'яза, придворного м'яза і підшкірного м'яза шиї. Ця система складається з двох нейронів. Центральний нейрон представлений клітинами кори нижньої третини прецентральної звивини, аксони яких у складі корково - ядерного шляху прямують у міст мозку до ядра лицьового нерва протилежного боку. Частина аксонів йде до ядра свого боку, де закінчується лише на периферичних нейронах, що іннервують м'язи верхньої частини обличчя.
Периферичні рухові нейрони представлені клітинами ядра лицевого нерва, розташованого в дні шлуночка мозку. Аксони периферичних нейронів формують корінець лицьового нерва, який виходить із моста мозку спільно з корінцем проміжного нерва між заднім краєм моста та оливою довгастого мозку. Далі обидва нерви йдуть в лицьовий канал у колінці утворюється колінце - gangl.geniculi. Виходячи з каналу, вступає в привушну слинну залозу.
В лицьовому каналі від лицьового нерва відходять великий кам'янистий нерв, стременний нерв і барабанна струна.
При поразці рухової частини лицевого нерва розвивається периферичний параліч лицевої мускулатури - про пропоплегія.
Виникає асиметрія обличчя. Уражена половина обличчя нерухома, маскоподібна, згладжуються складки чола і носогубна складка, очна щілина розширюється, око не закривається, опускається кут рота. Сльозотеча. Зниження рогівкового та надбрівного рефлексу.
При ураженні корково-ядерного шляху виникає параліч лицьових м'язів лише в нижній половині обличчя на протилежній від вогнища ураження стороні. Нерідко на цій стороні виникає і геміплегія (або геміпарез). Особливості паралічу пояснюються тим, що частина ядра лицьового нерва, яка має відношення до іннервації м'язів верхньої половиниособи, яка отримує двосторонню кіркову іннервацію, а решта - односторонню.
2. Поліємієліт, епідеміологія, профілактика, лікування.
Поліомієліт (дитячий-параліч) - гостре інфекційне захворювання, обумовлене вірусом з тропністю до передніх рогів спинного мозку та руховим ядрам стовбура мозку, деструкція яких викликає параліч м'язів та атрофію.
Епідеміологія.
Найчастіше зустрічаються спорадичні захворювання, але у минулому виникали епідемії. Число здорових носіїв та абортивних випадків, коли одужання настало до розвитку паралічів, значно перевищує кількість хворих на паралітичній стадії. Саме здорові носії та абортивні випадки – основні розповсюджувачі захворювання, хоча можна заразитися і від хворого на паралітичній стадії. Основні шляхи передачі інфекції - особисті контакти та фекальне забруднення їжі. Цим пояснюється сезонність із максимальною захворюваністю пізнім літом та ранньою осінню. У віці 5 років сприйнятливість різко знижується. Інкубаційний період 7-14 днів, але може тривати до 5 тижнів.
Спостерігаються 4 типи реакції на вірус поліомієліту:
розвиток імунітету за відсутності симптомів захворювання (субклінічна або неявна інфекція);
Симптоми у стадії віремії, які мають характер загальної помірної інфекції без залучення до процесу нервової системи (абортивні випадки);
Наявність у багатьох хворих (до 75% під час епідемії) лихоманки, головний біль, нездужання; можуть бути менінгеальні явища, плеоцитоз у лікворі. Паралічі не розвиваються;
Розвиток паралічів (у поодиноких випадках).
Профілактика.
Оскільки секрет, сеча, кал можуть містити вірус, хворого рекомендується ізолювати щонайменше 6 тижнів. У фекаліях вірус через 3 тижні виявляється у 50% хворих і через 5-6 тижнів – у 25%. Дітей у будинках, де є хворий, слід ізолювати від інших дітей на 3 тижні після ізоляції хворого. Сучасна імунізація - найуспішніша міра обмеження поширення епідемій. Вакцина Сейбіна (1-2 краплі на шматочку цукру) створює імунітет на 3 роки і більше.
3. Значення електронейроміографії та нових неінвазивних методів дослідження у діагностиці нервово-м'язових захворювань
Електроміографія- метод реєстрації біоелектричної активності м'язів, що дозволяє визначити стан нервово-м'язової системи. Метод застосовується у хворих з різними руховими порушеннями для визначення ступеня та поширення ураження.
Електронейроміографії- комплексний метод, в основі якого лежить застосування електричної стимуляції периферичного нерва з подальшим вивченням викликаних потенціалів інервованого м'яза (стимуляційна електроміографія) та нерва (стимуляційна електронейрографія).
Викликані потенціали м'язів.
М – відповідь – сумарний синхронний розряд рухових одиниць м'яза при її електричному подразненні. Н – відповідь – моносинаптична рефлекторна відповідь м'яза при електричному подразненні чутливих нервових волокон найбільшого діаметра з використанням підпорогового для рухових аксонів стимулу. Відношення максимальних амплітуд Н і М-відповідей характеризує рівень рефлекторної збудливості альфа-мотонейронів даного м'яза і в нормі коливається від 0,25 до 0,75. При ураженні пірамідного шляху амплітуда Н - рефлексу та відношення Н/М збільшується. Н - рефлекс може з'являтися у дрібних м'язах кистей та стоп. При ураженні периферичних мотонейронів та їх відростків амплітуда Н – рефлексу та відношення Н/М знижується, при глибокій денервації Н – рефлекс зникає.
Ритмічна стимуляція периферичного нерва виробляється виявлення порушення нервово - м'язової провідності, миастенической реакції.
Показання до дослідження та діагностичне значення. Електроміографія дозволяє встановити зміну м'язового тонусу та порушення рухів. Вона може бути застосована для характеристики м'язової активності та ранньої діагностики уражень нервової та м'язової систем, коли клінічні симптомине виражені. ЕМГ – дослідження дозволяють об'єктивізувати наявність больового синдрому, динаміку процесу.
1. Симптоми ураження лицьового нерва на різних рівнях у фалопієвому каналі
Поразка нерва в лицьовому каналі до його колінця вище відходження великого кам'янистого нерва призводить одночасно з мімічним паралічем до сухості ока, розладу смаку та гіперкаузії. Якщо нерв уражається після відходження великого кам'янистого і драбинового нервів, але вище відходження барабанної струни, то визначаються мімічний параліч, сльозотеча та розлади смаку. При ураженні 7 пари в кістковому каналі нижче відходження барабанної струни або при виході з шилососцевидіого отвору виникає лише мімічний параліч зі сльозотече-j ем. Найчастіше зустрічається ураження лицевого нерва на виході лицьового каналу та після виходу з черепа. Можливе двостороннє ураження лицевого нерва, причому навіть рецидивуючий.
2. Субарахноїдальна геморагія, причини виникнення, клініка, лікування.
Терміни постільного режиму для хворих
Нерідко спостерігаються при черепно - мозковій травмі в результаті розриву судин, м'якої - мозкової оболонки, вен, що впадають у синуси, ij внутрішньокоркових судин, особливо при забитих місцях мозку, рідше - у зв'язку з розривом судин і синусів твердої мозкової оболонки.
Ранній період характеризується явищами подразнення кори головного мозку (епілептичні напади, психомоторне збудження), менінгальними та радикулярними симптомами. Клініка розвивається гостро чи поступово. Тут хворі скаржаться на головну біль, болі у спині. Локалізація болю залежить від топіки ураження оболонок: частіше болі переважають у потиличній або тім'яній ділянці з іррадіацією в очі. Чаєте бувають корінцеві болі в хребті. pe3Kaiголовний біль, ранні менінгеальні симптоми, психомоторне збудження, марення, розлад орієнтування, ейфорія. Порушення змінюєте оглушеністю. Реакція у хворого в несвідомому стані р/н (роздратування зберігається. При субарахноїдальному крововиливі на ocHq ванні мозку: птоз, косоокість, двоїння в очах, реакція зіниць на све] часто падає. Сухожильні рефлекси спочатку пожвавлені, потім падають Пульс. рідина зазвичай підвищена, в ній виявляється домішка крові, прогноз добрий, приємний, якщо зупинити кровотечу або їх рецидиви.
Засоби, що підвищують згортання крові: хлорид Са (10% по 3-5 столових ложок або 10 мл внутрішньовенно), глюконат Са (по 0,5 г 3-4 рази на день всередину або 10 мл 10% розчину внутрішньовенно) в/м), вікасол (1 мл 1% розчину в/м), а також препарати, що пригнічують фібринолітичну активність крові, наприклад амінокапронову кислоту (10-15 г щодня). При збудженні діазепам, аміназин. Показано повторні люмбальні пункції, салуретики та гліцерол.
3. Хорея Хантінгтона.
Клініка, діагностика, патогенез, лікування, генетика
Це хронічне прогресуюче спадково – дегенеративне захворювання, що характеризується наростаючим хореїчним гіперкінезом та деменцією.
Генетика.
Захворювання спадкове. Тип успадкування аутосомно – домінантний з високою пенетрантністю (80 – 85%). Мутантний ген локалізується у 4 хромосомі.
Патоморфологія.
Виявляється атрофія мозку. У підкіркових гангліях, переважно в шкаралупі та хвостатому ядрі, визначаються грубі дегенеративні зміни дрібних та великих клітин, зменшення їх числа, розростання гліальних елементів.
Захворюють у 30 років. Спочатку може бути інтелектуальні розлади, надалі поступово розвивається деменція. Одночасно з'являються хореічні гіперкінези: швидкі, неритмічні, безладні рухи у різних групах м'язів. Труднощі рухів утруднено і супроводжується низкою непотрібних рухів. Але на початку хвороби хворі можуть свідомо придушувати гіперкінез. Мова утруднена. Гіпотонус м'язів. Парезів немає. Захворювання прогресує.
Діагностика
На ЕКГ дифузні зміни біоелектричної активності мозку. Пневмоенцефалографія виявляє розширення шлуночків і так зване втиск таламуса, якщо захворювання пов'язане з ураженням його дрібних клітин. При КТ – ознаки атрофії кори головного мозку. У діагностиці має значення спадковий характер хвороби, виявлення інших осередкових уражень мозку, характер перебігу захворювання, зміни цереброспінальної рідини.
Для пригнічення гіперкінезу – антагоністи допаміну – препарати фенотіазинового ряду – трифтазин (7,5-10 мг/добу) у поєднанні з транквілізаторами, допегітом, резерпіном.
1. Трійчастий нерв. Периферичний та сегментарний типи порушення чутливості на обличчі
Трійчастий нерв – головний чутливий нерв обличчя та ротової порожнини, але у його складі є і рухові волокна для жувальних м'язів. Чутлива частина утворена ланцюгом із трьох нейронів. Клітини перших нейронів розташовані у напівмісячному вузлі. трійчастого нерварозташований на передній поверхні піраміди скроневої кістки між листами твердої мозкової оболонки. Дендрити цих клітин йдуть до шкіри обличчя і до областей, що іннервуються гілками трійчастого нерва. Клітини других нейронів проходять через міст мозку, довгастий мозок і два верхні шийні сегменти спинного мозку. У ядрі є соматотопічне представництво. В оральній частині ядра представлена область обличчя, найбільш близько розташована до середньої лінії, і навпаки, в каудальній частині - найбільш віддалені області. Тому при ураженнях ядра на різних рівнях моста, довгастого мозку та шийного відділу зони розладу чутливості не відповідає розподілу у шкірі гілок трійчастого нерва, а носять сегментарний характер. Якщо уражаються каудальні частини ядра, виникає анестезія у формі смуги на бічній поверхні обличчя від чола до вуха та підборіддя.
Волокна других нейронів йдуть на протилежний бік і прямують у таламус. Від клітин таламуса починаються треті нейрони системи трійчастого нерва, аксони яких прямують до клітин кори мозку і закінчуються в нижніх відділах постцентральної та прецентральної звивин.
Поразка ядра спинномозкового шляху трійчастого нерва проявляється розладами чутливості за сегментарним типом.
При периферичному типі порушення чутливості відбувається ураження гілок трійчастого нерва (очного нерва, верхньощелепного нерва, нижньощелепного нерва) і залежно від якого нерв уражений і зони його іннервації будуть характерні розлади чутливості на обличчі.
2. Коматозний стан при церебральних інсультах.
Як визначити геміплегію, інші ознаки ураження
головного мозку у хворих на коматозний стан.
Додаткові методи дослідження
Інсульт – це гостре порушення мозкового кровообігу. Він може бути геморагічним та ішемічним. До геморагічного ставляться крововиливи в речовину мозку і під оболонки, до ішемічного - тромботичні, емболічні та нетромботичні утворення.
Кома - найглибше виключення свідомості, у якому згасають як умовні, і безумовні рефлекси (крім дихання і серцевої діяльності). Часто виявляються патологічні стопні рефлекси (рефлекс Бабінського). Стан вимкнення свідомості виникає при порушенні функції ретикулярної формації стовбура мозку (вимикання активуючих систем), при травмі головного мозку, церебральних інсультах, тяжких інтоксикаціях.
При гострому періоді ураження внутрішньої капсули м'язовий тонус та глибокі рефлекси виявляються зниженими. Це використовується в діагностиці для виявлення геміплегії у хворих на коматозний стан. Якщо у хворого, що лежить на спині, зігнути верхні кінцівки в ліктьових суглобах і одночасно опустити їх, то першим опуститься передпліччя на стороні геміплегії (через нижчий м'язовий тонус). З цієї ж причини на стороні паралічу нижня кінцівка більш ротована назовні.
3. Гепатолентикулярна дегенерація (хвороба Коновалова – Вілсона). Клініка, діагностика, патогенез, лікування, генетика
Гепатолентикулярна дегенерація (гепатоцеребральна дистрофія, хвороба Вільсона-Коновалова) – хронічне прогресуюче спадково-дегенеративне захворювання, що характеризується поєднаним ураженням підкіркових вузлів ЦНС та печінки.
Захворювання спадкове, успадкування аутосомно-рецесивне. Провідна патогенетична ознака – генетично обумовлене порушення синтезу білка церулоплазміну, що входить до складу альфа 2 – глобулінів, що транспортує мідь.
Патоморфологія.
У внутрішніх органахта очах визначаються дегенеративні зміни, найбільш виражені у підкіркових ядрах. Дистрофія нервових клітин з осередковими розм'якшеннями, утворенням мікрокистів та розростанням глії. Цироз печінки.
Симптоми ураження ЦНС та внутрішніх органів. У хворих наростає м'язова ригідність, різноманітні гіперкінези, псевдобульбарні симптоми, прогресуюче зниження інтелекту, зміни з боку печінки та райдужної оболонки. Ведучий – синдром екстрипірамідних порушень – ригідність м'язів тулуба, кінцівок, обличчя, глотки, порушення ходи, ковтання та мови. Гіперкінези: тремор, атетоз, торсіонна дистонія. Залежно від виразності та поєднання клінічних проявів, віку початку захворювання та ступеня ураження виділяють 4 форми:
рання ригідноаритмогіперкінетична форма;
тремтливо - ригідна та тремтлива форми;
екстрапірамідно – кіркова форма;
абдомінальна форма.
Діагностика
На основі клініки. У сироватці крові зниження вмісту церулоплазміну, гіпопротеїнемія, гіпераміноацидурія, підвищення аміаку в крові, зміна печінкових проб, анемія, тромбоцитопенія. Роговичне кільце Кайзера – Флейшера – відкладення пігменту з міддю по периферії рогової оболонки.
Виведення з організму надлишку міді – тіолові препарати (унітіол 5 мл 5% в/м щодня по 25 ін'єкцій 2 курси на рік, Д - пеніциламін 0,45 - 2 г/сут). Препарат приймають усе життя. Препарати, що покращують функцію печінки. Дієта з офанічення продуктів, багатих міддю, тваринних жирів і білків. Вітаміни та вуглеводи в надлишку.
1. Провідникові та сегментарні розлади больової та температурної чутливості при ураженнях спинного мозку
Патологічний процес (травма, запалення, пухлина) часто призводять до поперечного ураження спинного мозку. Аферентні провідники у разі можуть бути перервані. Усі види чутливості нижче рівня ураження виявляються засмученими (спінальний тип провідникового розладу чутливості).Такий розподіл порушень чутливості у клініці називають параанестезією. При цьому у хворого страждають і еферентні системи, зокрема пірамідний пучок, розвивається параліч нижніх кінцівок – нижня спастична параплегія.
При проведенні топічної діагностики слід пам'ятати про особливості переходу спинно-таламічних волокон у спинному мозку з одного боку в інший. У зв'язку з цим верхню межу вогнища необхідно перемістити на 1 - 2 сегменти вгору і в даному випадку вважати її на рівні Тд або Tg.
Визначення межі вогнища має важливе значення у локалізації пухлини, коли вирішується питання про рівень проведення операції. Слід враховувати ту обставину, що є розбіжність сегментів спинного мозку та хребців, яка у нижньому грудному та поперековому відділах становить уже 3-4 хребці.
При ураженні однієї половини поперечного зрізу спинного мозку на стороні вогнища засмучується суглобово - м'язове почуття (вимикається задній канатик), настає спастичний параліч нижньої кінцівки (перерва перехрещеного пірамідного пучка). На боці, протилежному вогнищу, відбувається випадання больової та температурної чутливості за провідниковим типом (ушкоджується спинно-таламі- чеський тракт у бічному канатиці). Таку клінічну картину називають паралічем Броун-Секара.
Провідникові розлади чутливості зустрічаються і при патологічних осередках задніх канатиках. При цьому втрачаються суглобно - м'язове та вібраційне почуття на боці вогнища (вимикання пучків тонкого та клиноподібного). Іноді випадає і чутливість. Вимикання задніх канатиків спостерігається при сухотці спинного мозку, або недостатності вітаміну В12 або при мієлоішемії, що проявляється сенситивною атаксією та парастезіями.
Сегментарний тип розладу чутливості.
Відбувається при пошкодженні заднього рогу та передньої білої спайки спинного мозку. У задньому розі розташовуються тіла других нейронів шляху, що проводить імпульс больової та температурної чутливості від відповідних дерматомів. Якщо задній ріг руйнується протягом кількох сегментів, у відповідних дерматомах свого боку відбувається випадання больової та температурної чутливості. Тактильна і глибока чутливість зберігається, її провідники опиняються поза зоною вогнища, і, увійшовши в крайову зону Ліссауера, вони відразу ж прямують у задній канатик. Такий вид розладу чутливості називають дисоційованою анестезією. При поразці передньої спайки спинного мозку також розвивається дисоційована анестезія, у разі кількох дерматомах з обох сторонах.
При локалізації вогнища у передній спайці спинного мозку лише на рівні нижньошийних і грудних сегментів розлади чутливості розвиваються як " куртки " - спинальний, сегментарний тип. Це зустрічається при сиріншмієлії, при судинних захворюванняхпри інтрамедулярних пухлинах.
2. Оперезуючий лишай.
Клініка, діагностика, лікування
Це своєрідні висипання на шкірі або слизових оболонках у вигляді згрупованих бульбашок на еритематозно-набряковій основі, що поширюються в зоні сегментарної іннервації. Оперезуючий лишай (герпес) викликається вірусом вітряної віспи. Найчастіше виникає у літніх людей, але може зустрічатися у будь-якому віці. Уражаються один або поруч розташованих спинно-мозкових гангліїв та задніх корінців. Перше місце належить грудній ділянці, на другому – очна гілка трійчастого нерва. Крім вузлів, у процес залучаються відповідні задні коріння, оболонки мозку і навіть сама речовина мозку.
Хвороба починається раптово, гостро, без провісників. Характерні загальноінфекційні симптоми: нездужання, головний біль, незначне підвищення температури, шлунково - кишкові розлади, але бувають ці симптоми мало виражені. Цей період триває 2-3 дні. Потім виникають різкі невралгічні болі в зоні іннервації уражених вузлів та корінців. Біль різко виражена, пекуча, постійного характеру, може бути свербіж. Потім розвивається гіперемія шкіри і через 1-2 дні з'являється група папул, оточених червоним обідком. Папули заповнюються серозною рідиною. Через 3-4 дні бульбашки стають гнійними та скоринками жовто-бурого кольору. Після їхнього відділення залишаються пігментні рубчики, які потім зникають. При поразці вузла трійчастого нерва бульбашки локалізуються в зоні іннервації його гілок, переважно першої. Захворювання триває 3-6 тижнів і проходить безвісти. Але в літніх часто виникає постгерпетична невралгія. Якщо бульбашки на рогівці, може розвинутися кератит із наступною сліпотою.
Застосовують дезоксирибонуклезу, анальгетики, аспірин, а за необхідності – наркотики у поєднанні з нейролептиками, антигістамінними препаратами, барбітуратами. Для захисту ерозій від вторинної інфекції застосовують мазі з антибіотиками. При ускладненні – кортикостероїд. При розвитку постгерпетичної невралгії – рентгенотерапія. У гострій стадії та при невралгії – транквілізатори, карбамазепін, антидепресанти (амітриптилін) у поєднанні з анальгетиками.
Відповіді на екзаменаційні питання
Міжмізковий мозок. Міжмізковий мозок(Атл., 77) переважно прихований півкулями. У ньому розрізняють такі утворення: парні зорові горби, латеральні та медіальні колінчасті тіла, підбугорну і надбугорну області. Усередині проміжного мозку знаходиться третій шлуночок.
Зоровий бугор, або таламус(thalamus opticus) - велике еліпсоїдне тіло (рис. 125). Знизу він зливається з подбугорной областю, латерально зрощується з великою півкулею, яке медіальна поверхню утворює бічну стінку III желудочка.
Основна платівка мозкової трубки ембріона в середньому мозку закінчується, і зоровий бугор (разом з усім переднім мозком) виявляється похідним крильної платівки, і тут немає рухових ядер.
Зоровий бугор складається із сірої речовини, що групується в ядра (рис. 128). У його нижній частині лежить вентральне ядро. В останньому закінчуються спинно-бугорний шлях, медіальна петля, трійчаста петля, верхні ніжки мозочката інші шляхи, що проводять імпульси від шкіри та пропріорецепторів. У передньому ядрізакінчується сосково-бугорний шлях, що приносить багатокомпонентні імпульси. На каутальному полюсі бугра, у так званій подушці, закінчується частина волокон зорового шляху. Нині ядра таламуса, що перемикають імпульси на центральні поля аналізаторів у корі великих півкуль, відносять до проекційним чи релейним. Інші ядра, як, наприклад, латеральнеі більшість подушки, передають збудження на міжаналізаторні чи асоціативні області кори; ці ядра відносять до асоціативним.
Як і в стовбуровій частині мозку, в зоровому бугрі є утворення ретикулярної формації. Вони розташовані між його ядрами і зовні від латерального та вентрального ядер таламуса та отримали назву його неспецифічних ядер. Вважають, що ці ядра надають на кору та підкіркові вузли більш дифузний вплив, ніж релейні таламічні ядра; викликають не тільки збуджуючий, а й виразний гальмівний ефект. Подібно до ретикулярної формації стовбура, неспецифічні ядра таламуса не несуть будь-яких особливих вищих інтегративних функцій, але певною мірою беруть участь у регуляції різних аферентних впливів, що йдуть по аналізаторних системах.
Відростки нервових клітинзорового бугра утворюють таламічну променистість(Променистий вінець). Волокна її прямують до великих півкуль, де вони закінчуються головним чином у корі, а також на клітинах підкіркових вузлів. Внаслідок цього зоровий бугор входить до складу екстрапірамідної системи (Атл., 88).
Латеральне колінчасте тіло(Corpus genie ulatum laterale) (рис. 126) розташовано поблизу подушки і латерального корінця зорового шляху, волокна якого в ньому закінчуються.
Медіальне колінчасте тіло(Corpus geniculatum mediale) лежить на рівні поперечної борозенки четверохолмія. У цьому тілі закінчуються волокна латеральної петлі, що приходять до складу ручки нижнього двоолмію. Волокна нервових клітин колінчастих тіл у складі зорової променистості(разом з волокнами подушки) та слуховий променистостіпрямують до кори великих півкуль.
Підбугорна область, або гіпоталамус(Hypothalamus), - це та частина проміжного мозку, яка помітна на підставі головного мозку. Задню частину області утворюють два соскоподібні тіла (рис. 127). У них закінчуються колонки склепіння- шляхи старої кори кінцевого мозку. Волокна соскоподібних тіл утворюють сосково-бугорний шлях, За яким імпульси досягають передніх ядер зорового бугра Останнім часом соскоподібні тіла, як і передні ядра зорових горбів, зв'язуються з лімбічною системоюта організацією поведінкових реакцій. Спереду від соскоподібних тіл лежить сірий бугор. Звужуючись, він переходить у вирву, що проникає в ямку турецького сідла крізь його діафрагму. На вирві як би підвішений гіпофіз. Сірий бугор - центр автономної нервової системи, що впливає збереження динамічного сталості внутрішнього середовища організму та її пристосування до умов довкілля. Він посилає реципрокні імпульси до відповідних ядра середнього, довгастого і спинного мозку, регулюючи їхню діяльність. Попереду сірого бугра зорові нерви (II) утворюють перехрест (хіазму), після якого отримують назву зорових шляхів.
Над перехрестем лежить супраоптичне ядро. Його нервові клітини, як і клітини паравентрикулярного ядра, розташованого в стінці III шлуночка, виробляють нейросекрет, що проникає в задню частку гіпофіза Зорові шляхи, обігнувши ніжки мозку, діляться на медіальний та латеральний коріння. Медіальний прямує до верхнього двоолмію та зорового бугра, латеральний (більший) йде до латерального колінчастого тіла.
Надбугорна область(epithalamus), пов'язана з нюховими та рядом інших імпульсів, мала. Вона складається з мозкових смужок, що ззаду розширюються в повідкові трикутники(Рис. 125). Від останніх відходять назад білі тяжки - повідки, що з'єднують їх із шишкоподібним тілом, або епіфізом. Нижньою стороною епіфіз прилягає до того, що загинається назад задній спайці. Східні волокна повідкових ядер, що у однойменних трикутниках, йдуть до ядрам середнього мозку.
Третій шлуночокмає вигляд вертикальної – щілини (рис. 125, 127). Його бічні стінки утворені медіальними поверхнями зорових горбів та підбугорної області. Остання обмежує шлуночок та знизу. До складу його задньої стінки входить задня спайка, під якою розташований отвір водопроводу. Передню стінку шлуночка утворюють колонки склепінняі що проходить спереду від них передня спайка, що відносяться до кінцевого мозку Між колонками склепіння та зоровими буграми розташовані міжшлуночкові отвори, що з'єднують порожнину третього шлуночка з бічними шлуночками великих півкуль Верхня стінка третього шлуночка складається з епітеліальної пластинки (залишок стінки мозкового міхура) та судинної оболонки, що утворюють судинне сплетеннятретього шлуночка.
Поверхня півкуль. Міжміжковий мозок разом зі стовбуровою частиною мозку прикритий зверху та з боків великими півкулями- Кінцевим мозком. Півкулі, як уже вказувалося, складаються з підкіркових вузлів (гангліїв) плаща, білої речовини та мають порожнини. бокові шлуночки.
Плащу людини представлений короют. е. платівкою сірої речовини, відокремленої від порожнини шлуночків білою речовиною. Це переважно нова кораяка майже повністю витісняє кору нижчих хребетних; остання залишається у людини лише у вигляді невеликих ділянок стародавньої та старої кори. Прогресивно розвиваючись у ссавців, нова кора досягає у людини величезних розмірів, складної будови і підпорядковує собі функції всіх відділів мозку, що знаходяться нижче.
На всій своїй протязі кора заглиблюється в численні борозни, які ділять всю поверхню півкулі на опуклі звивини та частки(Атл., 86 та 87). Розрізняються шість часток: лобова, тім'яна, скронева, потилична, лімбічна та острівець; їх поділяють бічна, центральна, тім'яно-потилична, поясна та колатеральна борозни.
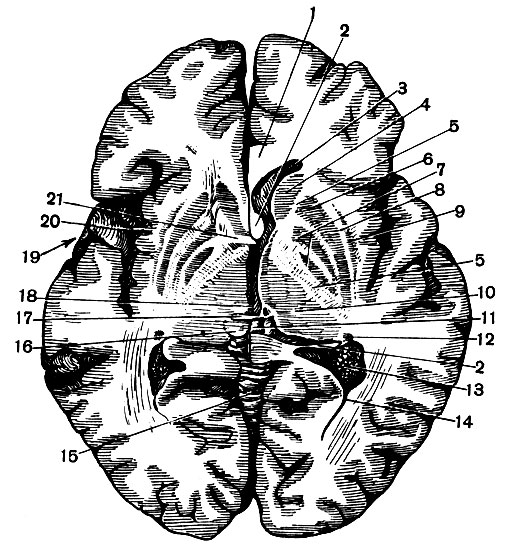
Бокова борозна(sulcus lateralis) починається біля основи півкулі значним поглибленням, дно якого утворює вкритий борознами та звивинами острівець(Рис. 129). Бокова борозна виходить на латеральну поверхнюпівкулі, по якій йде полого назад і вгору, відокремлюючи скроневу частку від вищерозташованих часток: лобової - спереду і тім'яної - ззаду. Від початку бічної борозни відходять дві гілки: вгору - висхідна, і вперед - передня(Атл., 87, А).
Центральна борозна(sulcus centralis) зазвичай прорізає медіальний край півкулі приблизно на середині його протягу і тягнеться по верхньолатеральної поверхнівниз і вперед, не доходячи зазвичай до бічної борозни. Центральна борозна відокремлює лобову частку від тім'яної (Атл., 86, А).
Темно-потилична борозна(sulcus parieto-occipitalis) проходить вертикально по медіальної поверхніпівкулі, відокремлюючи тім'яну частку ( передклиння) від потиличної. На верхньолатеральній поверхні півкулі кордоном між цими частками вважається уявна лінія, що з'єднує верхній кінець тім'яно-потиличної борозни з передпотиличною вирізкою(слід тиску на нижній край півкулі піраміди скроневої кістки).
Поясна борозна(sulcus cingnli) проходить по медіальній поверхні півкулі паралельно мозолистому тілу, відокремлюючи лобову та тім'яну частку від лімбічної. Борозна закінчується вертикальною гілкою (Атл., 87, Б).
Колатеральна борозна(Sulcus collateralis) відокремлює на нижній поверхні півкулі скроневу частку від лімбічної та потиличної (Атл., 86, Б).
На нижній поверхні півкулі, у його передній частині, розташоване овальне біле тіло. нюхова цибулина, яка продовжується в нюховий шлях. Ззаду він роздвоюється на латеральну та медіальну нюхові смужки, позаду яких лежить переднє продірявлена речовина.
Частки півкулі. Лобна часткау своїй задній частині, між центральною борознаю і розташованими попереду і паралельно їй верхньої та нижньої передньоцентральними борознами, має передню центральну звивину. Остання на медіальній поверхні півкулі переходить у передню частину парацентральної часточки. Від обох переднецентральних борозен відходять уперед майже під прямим кутом дві паралельні борозни - верхня лобова та нижня лобна, які відокремлюють три лобові звивини. Верхня лобова звивиназаходить на медіальну поверхню півкулі, де знизу обмежується поясною борознаю. Середня лобова звивинарозташована між верхньою та нижньою лобовими борознами. Нижня лобова звивинаділиться на три частини: покришкову частину(між нижньою передньоцентральною борозеною ззаду, нижньою лобовою борознею зверху і висхідною гілкою бічної борозни спереду), трикутну частину(між висхідною і передньою гілками бічної борозни) і очничну частину(донизу від передньої гілки бічної борозни), яка поширюється на нижню поверхню лобової частки. Найбільш видатну вперед частину лобової частки називають лобовим полюсом.
тім'яна часткау своїй передній частині, між центральною та паралельною їй задньої центральної борозна, містить задню центральну звивину, яка на медіальній поверхні півкулі переходить у задню частину парацентральної часточки. Перпендикулярно задній центральній борозні, назад і паралельно медіальному краю півкулі йде міжтемна борознарозділяє задню частину тім'яної частки на верхню і нижню тім'яні часточки. Верхня часточказаходить на медіальну поверхню півкулі - це передклиння. У нижню тім'яну часточку врізаються задні кінці бічної борозни і верхньої скроневої борозни, що лежить під нею. Частина цієї часточки, що оточує кінець бічної борозни, називається надкрайової звивиною, а частина, що оточує кінець верхньої скроневої борозни, - кутовий звивиною.
Скронева часткапрорізається трьома поздовжніми борознами, паралельними бічній. Верхня скронева борозналежить безпосередньо під бічний, обмежуючи разом із нею верхню скроневу звивину. Середня скронева борозна, що складається зазвичай з окремих відрізків, обмежує знизу середню скроневу звивину. Нижня скронева борозна, розташована вже на нижній поверхні півкулі, обмежує нижню скроневу звивинуз медіального боку. Між нижньою скроневою борознаюі проходить паралельно їй колатеральної борозна розташовується латеральна скронево-потилична звивина. Спереду скронева частка закруглюється в скроневий полюс.
Потилична частканазад звужується в потиличний полюс. На верхньолатеральній поверхні вона не має постійних борозен, її основна, шпорна борознарозташована горизонтально на медіальній поверхні і йде від потиличного полюса до тім'яно-потиличної борозни, в якій зливається в один ствол. Між цими борознами лежить трикутна форма звивини. клин. Шпорна борозна та задня частинаколатеральної обмежують медіальну скронево-потиличну звивину.
Лімбічна часткарозташовується на медіальній та нижній поверхнях півкулі. Вона складається з поясної та парагіпокампової звивин. Поясна звивинаобмежується знизу борозна мозолистого тіла, а зверху - поясною борознаю, що відокремлює її від лобової та тім'яної часткою. Парагіппокампова звивинаобмежується зверху гіпокампової борозна, що продовжує вниз і вперед заднього кінця борозни мозолистого тіла. Знизу звивина відділена колатеральною борозеною від скроневої частки.
Передній кінець парагиппокампової звивини охоплює передній кінець гіпокампової борозни, утворюючи гачок.
Базальні ганглії, або підкіркові вузли, - Утворення філогенетично більш ранні, ніж кора. До них відносяться хвостате і сочевицеподібне ядра, що об'єднуються в смугасте тіло, огорожу та мигдалеподібне тіло.
Хвостате ядро(nucleus caudatus) витягнуто в сагітальній площині та сильно вигнуто (рис. 125 та 130). Його передня, сильно потовщена частина - голова- поміщається попереду зорового бугра, в бічній стінці переднього рогу бічного шлуночка, ззаду воно поступово звужується і переходить у хвіст.
Хвостате ядро охоплює зоровий бугор спереду, зверху та з боків.
Сочевицеподібне ядро(Nucleus lentiformis) розташовується назовні від зорового бугра, на рівні острівця. Форма ядра близька до тригранної піраміди, зверненої своєю основою назовні. Ядро чітко ділиться прошарками білого речовини більш темнозабарвлену латеральну частину - шкаралупу і медіальну - бліда куля, що з двох члеників: внутрішнього і зовнішнього (рис. 128 і 129).
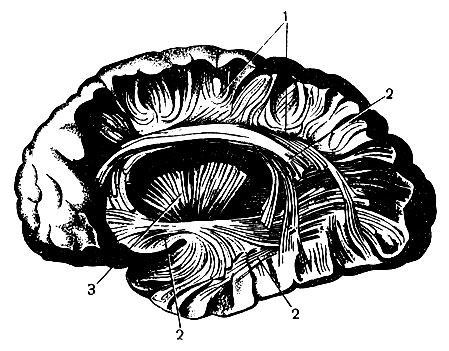
Шкаралупа(putamen) за генетичними, структурними та функціональними ознаками близька до хвостатого ядра. Обидві ці освіти мають складнішу будову, ніж блідий шар. До них підходять волокна головним чином кори великих півкуль і зорового бугра (Атл., 88).
Бліда куля(globus pallidus) в основному пов'язаний з проведенням імпульсів по численних низхідних шляхах в структури мозку нижче - червоне ядро, чорну субстанцію та ін.
Смугасте тіло(corpus striatum), що поєднує хвостате та сочевицеподібне ядра, відноситься до еферентної екстрапірамідної системи .
У процесі філогенезу ці ядра надбудувалися над ядрами середнього мозку. Отримуючи імпульси від зорового бугра (Атл., 88), смугасте тіло бере участь у здійсненні таких складних автоматичних рухів, як ходьба, лазіння, біг. У ядрах смугастого тіла замикаються дуги найскладніших безумовних, т. е. вроджених, рефлексів. Екстрапірамідна система філогенетично давніша, ніж пірамідна. У новонародженого остання ще недостатньо розвинена і імпульси до м'язів доставляються від підкіркових вузлів екстрапірамідною системою. Внаслідок цього руху дитини на перші місяці життя характеризуються узагальненістю, недиференційованістю. У міру розвитку кори великих півкуль волокна їх клітин підростають до базальних ганглій та діяльність останніх починає регулюватися корою. Підкіркові вузли пов'язані не тільки з руховими реакціями, але з вегетативними функціями - це вищі підкіркові центриавтономної нервової системи.
Хвостате ядро, сочевицеподібне ядро та зоровий бугор відокремлені одна від одної білою речовиною. внутрішньою капсулою.
Огорожа(claustrum) - тонка пластинка сірої речовини, що прилягає зовні до шкаралупи, від якої відокремлюється тонким шаром білої речовини. зовнішньою капсулою(Мал. 128 і 129). Таким же тонким шаром білої речовини огорожа відділена від кори острівця.
Мигдалеподібне тіло(corpus amygdaloideum) - скупчення клітин у білій речовині скроневої частки. За допомогою передньої спайкивоно з'єднується з однойменним тілом з іншого боку. Мигдалеподібне тіло приймає імпульси з різноманітних аферентних систем, у тому числі нюхової, має відношення до емоційних реакцій.
Біла речовинарозташовується під корою великих півкуль, утворюючи вище мозолистого тіла суцільну масу. Нижче біла речовина переривається скупченнями сірого ( підкірковими вузлами) і розташовується між ними у вигляді прошарків, або капсул (рис. 129). Найпотужніша з них - внутрішня капсула- є продовженням основи ніжок мозку (рис. 128) і складається з проекційних шляхів, як висхідних, і низхідних (Атл., 88, 93).
Найбільшим низхідним проекційним шляхом є пірамідний, що складається з корково-ядерного та корково-спинномозкового шляхів.
Між внутрішньою капсулою та корою проекційні шляхи розташовуються віялоподібно, утворюючи променистий вінець.
У складі білої речовини розрізняють асоціаційні, комісуральні та проекційні волокна (рис. 131).
Асоціаційні волокнапов'язують різні ділянки кори однієї й тієї ж півкулі. Короткі волокна проходять на дні борозен і з'єднують кору сусідніх звивин, а довгі - звивини різних часток.
Комісуральні волокнапов'язують кору симетричних частин обох півкуль (Атл., 88). Мозолисте тіло- Найбільша комісуральна система, що з'єднує однойменні ділянки нової кори. Для філогенетично ранньої кори такою системою служать передня та задня спайки та ін.
Проекційні волокнавиходять межі півкуль у складі проекційних шляхів. За ними здійснюється двосторонній зв'язок кори з нижчими відділами центральної нервової системи, аж до спинного мозку (Атл., 88 та 93).
Бічні шлуночки. Бічний шлуночок півкулі складається з середньої частини і трьох рогів, що відходять від неї (рис. 130).
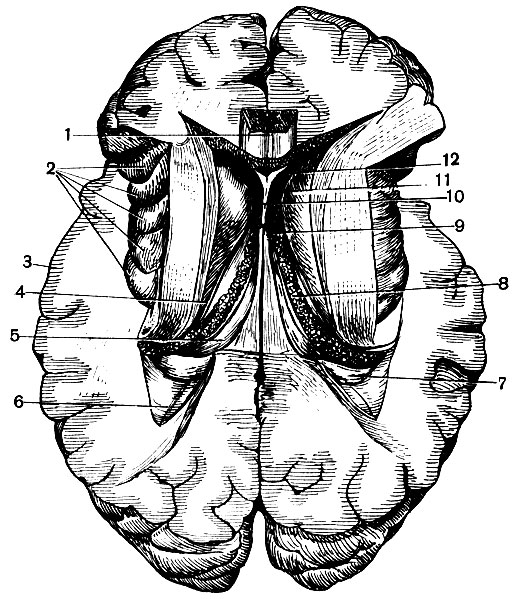
Середня частинау вигляді вузької горизонтальної щілини розташована на рівні тім'яної частки, над зоровим бугром, і містить судинне сплетеннябічного шлуночка.
Передній ріг, Що має трикутний переріз, міститься в лобовій частці. Від переднього рогу іншої півкулі він відокремлений прозорою перегородкою, розташованої між мозолистим тілом та колонкою склепіння. Ззаду середня частина бічного шлуночка значно розширюється і перетворюється на задній і нижній роги.
Задній ріг, що заглиблюється в потиличну частку, малий; на його внутрішній стінці міститься виступ - пташина шпора, - Освічений вдавлюванням глибокої шпорної борозни; нижня стінка також трохи піднята колатеральною борозна.
Нижній рігпроходить у товщі скроневої частки вперед та вниз. Хто дно піднесено колатеральною борозеною; медіальна стінка сильно вп'ячена вглиб гіппокампової борозна і утворює тут гіпокамп. Останній складається зі старої кори, що змістилася в шлуночок, нижчих хребетних. Отримуючи імпульси від багатьох аналізаторів, він пов'язаний із регуляцією узагальнених рухів всього тіла та емоціями.
Міжшлуночкові отворивідкриваються в бічні шлуночки між їхньою середньою частиною і переднім рогом. Через ці отвори переходять одна в одну судинні сплетення третього та обох бічних шлуночків.
Архітектоніка кори. Під архітектонікою кори великих півкуль розуміють особливості її мікроскопічної будови. Розрізняють цитоархітектоніку(сукупність особливостей клітинної будови) (рис. 132) та мієлоархітектоніку(Сукупність особливостей волокнистої будови кори). Початок вивчення архітектоніки належить до кінця позаминулого століття, коли у 1782 р. Дженнарівперше виявив неоднорідність будови кори в потиличних часткахпівкуля. У 1868 р. Мейнертрозділив діаметр кори півкуль на шари. У Росії першим дослідником кори був В. А. Бец(1874). Найбільш широко вивчення архітектоніки стало проводитись у XX ст. і досягло свого розквіту у працях радянських нейроморфологів.
![]()
Сіра речовина, розташована на поверхні великих півкуль, в основному нова кора, Що займає у людини 96% Філогенетично ранні кіркові структури - давня, стара і проміжна кора - у людини обмежені.
Стародавня корапредставлена головним чином прозорою перегородкою бічних шлуночків, передньою продірявленою речовиною та латеральною нюховою смужкою.
До старій корівідносяться медіальна нюхова смужка, гіпокамп, гачок парагиппокампової звивини та смужка сірої речовини в глибині борозни мозолистого тіла.
За винятком гачка поверхня парагиппокамповой звивини має будову, перехідну від старої кори до нової, і виділяється як проміжна кора. Подібна кора в дуже незначній кількості збереглася в людини між старою корою і новою.
Товщина нової коридорівнює в середньому 2-3 мм. Утворюють її нервові клітини і волокна розташовані сім шарів (рис. 133). Останні відрізняються по ширині, густоті розташування, формі та величині клітин, напрямку, густоті та товщині волокон.
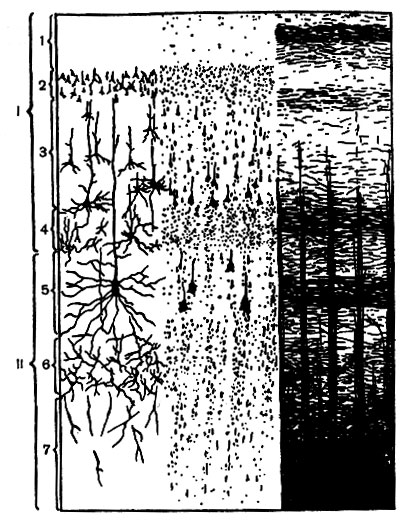
Шар I - молекулярниймістить нечисленні, дуже дрібні клітини і розташовані паралельно поверхні (тангенціально) волокна. Є загальним для нової, старої, стародавньої та проміжної кори.
Шар II - зовнішній зернистий, хоча містить переважно дрібні, неправильної форми піраміди. Бідний мієліновими волокнами.
Шар III - пірамідний, Складається з пірамідних клітин, розміри яких збільшуються у напрямку вглиб.
Зазвичай вони розташовуються стовпчиками, між якими проходять проекційні волокна.
Шар IV - внутрішній зернистий, утворений часто розташованими зірчастими клітинами та густим скупченням горизонтально спрямованих мієлінових волокон.
Шар V - гангліозний, Містить у собі пірамідні клітини (серед яких зустрічаються дуже великі) і лежать радіально і горизонтально волокна.
Шар VI - поліморфний, з великою кількістю веретеноподібних клітин; відрізняється мінливістю у розподілі та густоті клітин та волокон.
Рис. 133. Клітинна (ліворуч) і волокниста (з правого) будова кори великих півкуль на поперечному зрізі (схема).
Поверхи: I – верхній, II – нижній. Шари: 1 – молекулярний; 2 - зовнішній зернистий; 3 – пірамідний; 4 - внутрішній зернистий; 5 - гангліозний; 6 - поліморфний та 7 - веретеноподібних клітин.
Шар VII має той же клітинний склад, що і VI шар, але, будучи перехідним до білої речовини, значно бідніша за клітини і багатше волокнами.
Усі клітини кори - вставні нейрони рефлекторних дуг. За будовою та характером участі у діяльності кори серед них розрізняють клітини з довгим та клітини з коротким нейритом.
Клітини з довгим нейритомпредставлені пірамідними та веретеноподібними клітинами. Це основні клітинні елементи V-VII верств. Довгий низхідний нейрит цих клітин віддає численні колатералі по всьому своєму шляху і, виходячи з кори, продовжується в білу речовину як низхідне проекційне волокно. Останнє закінчується у підкіркових гангліях, рухових ядрах стовбура чи мотонейронах спинного мозку. Висхідний дендрит пірамідних клітин піднімається до першого шару кори, утворюючи тут густе кінцеве розгалуження і віддаючи, як і інші дендрити пірамідних нейронів, гілки нижче шари. Таким чином, пірамідні клітини збирають імпульси з усіх шарів кори.
У верхніх шарах довгі нейрит мають пірамідні клітини III шару. Нейрити цих клітин входять до складу білої речовини переважно як асоціаційні волокна, за якими здійснюється зв'язок між різними ділянками кори, а також у вигляді комісуральних волокон, що зв'язують кору двох півкуль.
Клітини з коротким нейритомвідрізняються тим, що останній не виходить за межі кори. Ці клітини мають головним чином зірчасту, а також павукоподібну та кущоподібну форму. У людини їх більше, ніж у тварин, і вони різноманітніші за формою. Ці клітини зустрічаються у всіх шарах кори. У IV шарі це основні елементи. Їхня роль полягає у сприйнятті аферентних імпульсів та розподілі їх на пірамідні клітини III та V шарів. Зірчастими клітинами здійснюється, крім того, кругова циркуляція імпульсів у корі. Передаючи імпульс від однієї зірчастої клітини до іншої, ці нейрони поєднуються в рефлекторні кільця. Сприйнявши нервовий імпульс, вони можуть довго перебувати у стані прихованої, що не виявляється у зовнішніх реакціяхактивності та після того, як припинилася дія подразника. Це і є одна з форм матеріального субстрату пам'яті, анатомо-функціональні передумови для динамічної фіксації слідів збуджень, утримання та ефективного використання інформації, що запасається людиною протягом усього життя.
Таким чином, за характером складових шарів нейронів кора може бути розділена на верхній і нижній поверхи. нижній поверх, представлений V-VII шарами, несе проекційну функцію, віддаючи низхідні волокна до рухових ядр головного та спинного мозку. Верхній поверх, Що складається з II-IV шарів, поширює по корі імпульси, що надходять по висхідних волокнах від підкіркових структур, і посилає асоціаційні та комісуральні волокна до всіх областей кори, тобто має відношення до більш складних функцій. Верхній поверх кори онто- та філогенетично розвивається пізніше за нижній; у людини він виражений краще, ніж у тварин.
Слід вважати, що складність і досконалість будови кори великих півкуль людини в порівнянні з її організацією у тварин залежать головним чином збільшення кількості клітин з коротким нейритом, а значне збільшення площі кори людини пов'язане зі зростанням асоціаційних волокон.
По ширині шарів, формі, величині та густоті розташування клітин кору ділять на області та поля (рис. 134). Області з'являються протягом розвитку раніше і характеризуються більш загальними ознаками, ніж поля, що виділяються в результаті пізнішої, більш дрібної структурної диференціювання.
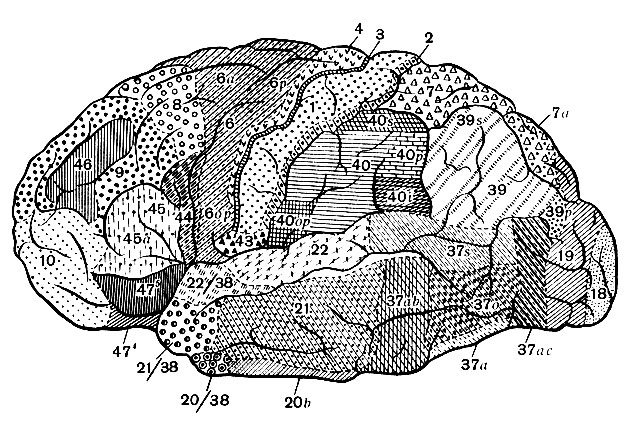
Потилична, скронева та острівцева областізбігаються з відповідними частками півкулі. Темні, верхня та нижня, та задньоцентральна областівходять до складу тім'яної частки. Перші покривають однойменні часточки і відокремлені від задньоцентральної області задньоцентральної борозна. Передньоцентральна та лобова областізаймають лобову частку; межа з-поміж них більш менш відповідає верхньої і нижньої переднецентральным борознам. З поясною звивиною збігається лімбічна область, що входить до складу лімбічної системи
Виникнення цитоархітектонічних областей передує утворенню борозен та звивин на поверхні півкуль. Причина утворення борозен і звивин полягає в нерівномірному зростанні окремих частин кори, що спричиняє усунення деяких її ділянок і виникнення на поверхні півкуль западень і випинань.
Розташування борозен та звивин на поверхні півкулі, поширення архітектонічних структур, їх відносна величина, форма та якісні особливості неоднакові у людей. На цій підставі деякі буржуазні вчені робили висновки про перевагу однієї раси над іншою. Дослідження радянськими вченими великого матеріалу показало, що індивідуальні відмінності у співвідношенні борозен і звивин, у розподілі, будові та величині архітектонічних формацій кори настільки великі в межах кожної раси, що жодна з цих ознак не може вважатися типовою для тієї чи іншої раси.
Локалізація функцій. Кора великих півкуль є найбільш високоорганізованою матерією, з якою пов'язані вміщуючи нервова діяльністьта регулювання функцій всіх органів. І. П. Павлов вважав, що навіть найменші деталі будови кори рано чи пізно знайдуть своє пояснення у світлі рефлекторної теорії.
При вивченні діяльності кори як мосту найскладнішого аналізу та синтезу різноманітних подразнень необхідно враховувати локалізацію у ній функцій. Вже Гален знав, що функції органів пов'язані з мозком. Понад сто років тому Галль вказав на залежність психічної діяльності від кори великих півкуль. Він говорив про зв'язки між характером розвитку певних ділянок мозку та зовнішньою формою черепа. Його наївні умоглядні уявлення були першими спробами приурочити функції організму до структури мозку.
Погляди названих вчених не завадили надалі ще протягом тривалого часу вважати кору однорідною у структурному та функціональному відношенні. Вивчення архітектоніки кори широко розгорнулося лише на початку ХХ століття. У перших роботах, що належать західноєвропейським вченим ( Бродман, Економо, Фогтта ін.), на противагу колишнім поглядам почали проводитися вузькоколалізаційні погляди і робилися спроби віднести локалізацію функцій навіть до окремих архітектонічних полів.
І лише працями І. П. Павлова та його школи створено на підставі експериментів матеріалістичне вчення про динамічної локалізації функцій. З цього вчення кора великих півкуль є сукупність мозкових кінців аналізаторів. Кожному периферичному рецепторному апарату відповідає у корі область, яка названа І. П. Павловим ядерною зоною аналізатора.
Ядерна зона рухового аналізатора, що сприймає подразнення пропріорецепторів суглобів, скелетних м'язіві сухожиль, розташована в передньоцентральній і задньоцентральній областях, головним чином в полях 3 і 4, де закінчуються висхідні волокна проекційні вентрального ядра зорового бугра. У полі 4 від гігантських пірамідних клітин V шару, вперше описаних російським дослідником В. А. Бецем, починається більшість волокон найпотужніших низхідних шляхів кори - корково-спинномозкового та корково-ядерного (Атл., 88). Закінчуються волокна цих шляхів на клітинах передніх рогів спинного мозку та рухових ядер черепних нервів.
Ядерна зона шкірного аналізатора, пов'язаного з температурною, больовою та тактильною чутливістю, займає головним чином задньоцентральну область (поля 3, 1, 2). Переважна більшість волокон, які приходять сюди з вентрального ядра зорового бугра, закінчується у полі 3.
Усередині кіркових кінців рухового та шкірного аналізаторів відбувається дуже закономірне проектування різних частин тіла. Так, у ділянки обох центральних звивині парацентральної часточки, розташованих поблизу медіального краю півкулі, надходять імпульси від нижньої кінцівки; в нижчі ділянки звивин - імпульси від тулуба; в ще нижчі - від верхньої кінцівки, і, нарешті, у найнижчі частини центральних звивин проектуються мова, горло, ковтка, обличчя.
Ядерна зона зорового аналізатора знаходиться в потиличній ділянці (нуля 17, 18, 19). Основна маса волокон зорової променистості закінчується в полі 17, на стінках та дні шпорної борозни.
Ядерна зона слухового аналізаторарозташовується у скроневій області (поля 41, 42, 20, 21, 22). У полях 41 і 42 верхній скроневої звивинизакінчується більшість волокон слухової променистості.
Ядерна зона нюхового аналізаторапов'язана з стародавньою і старою корою нюхового трикутника, прозорої перегородки, гачка парагиппокампової звивини, гіпокампа та ін.
Крім ядерних зон, або "проекційних" областей кори, що сприймають імпульси головним чином від однієї сенсорної або чутливої системи, в корі великих півкуль відокремлюються інші, міжаналізаторні, так звані асоціативніобласті, що приймають імпульси багатьох сенсорних систем. У них, наприклад, у тім'яних та лобових областях, відбувається перекриття ядерних зон аналізаторів або проекцій різних сенсорних систем та здійснюються вищі інтегративні функції.
Ділянки проекційних областей кори, у яких закінчується основна маса висхідних волокон аналізаторів (рис. 135), виділяються як центральні, або первинні, поля. Вони характеризуються специфічним будовою. Так, кора полів 3, 17, 41 відрізняється винятковою багатоклітинністю, великою кількістю дрібних зернистих клітин, добре розвиненим IV шаром. Виняток становить поле 4, зайняте руховим аналізатором. Тут зернисті клітини у дорослої людини розсіяні по всьому діаметру кори. Це пов'язано з тим, що поле одночасно служить і початком потужної системи пірамідних волокон пірамідних корково-спинномозкового і корково-ядерного шляхів.
Якщо головна маса волокон, що сходять до проекційної області, закінчується в її центральному полі, то до неї периферичним, або вторинним, полям 1 і 2, 18 і 19, 22 та ін підходить менше аферентних волокон, ніж до центрального, але, крім аферентних, підходять і волокна від центрального поля. У периферичних полях зернистих клітин значно менше і переважають піраміди різних розмірів.
Описані структурно-функціональні особливості кори І. П. Павлов відносить до першою сигнальної системинасправді, загальної людини з тваринами.
Крім полів, добре виражених і в корі мозку тварин, у людини досягає потужного розвитку ряд інших, філогенетично молодих полів. Прикладом може бути поле 40 нижньотім'яної області, що займає надкрайову звивину. З ним пов'язане регулювання вироблених протягом життя та спрямованих до певної мети рухів. Вражений не його веде до втрати здатності виконувати складнокоординовані рухові акти.
Локалізація мовних функцій. В процесі історичного розвиткулюдського суспільства в корі великих півкуль мозку удосконалилися структурно-функціональні особливості, що стоять залежно від трудової діяльностіта пов'язаної з нею мови.
Такі структури кори мозку людини, які сприймають збудження, що приходить від мовних органів, відносяться до другий сигнальної системи дійсності. Це поля 44 і 45, що займають покришкову та трикутну частини нижньої лобної звивини. У своїй діяльності вони тісно пов'язані з нижньою частиноюпереднецентральної звивини, в яку надходять пропріорецептивні імпульси від м'язів язика, губ, щік та гортані. Переключившись тут на нові нейрони, імпульси по їх відросткам надходять у поля 44 і 45. Останні описуються як речедвигательный аналізатор. Ця ділянка кори, пов'язана з усною мовою, розташована, отже, попереду того відділу рухового аналізатора (поле 4), в якому закінчуються шляхи, що приносять імпульси від голови. Розташована в задньому відділі середньої лобової звивини частина нуля 6 пов'язана з письмовою мовою і лежить попереду відділу поля 4, який приймає пропріорецептивні імпульси від руки. Спільна діяльністьцих ядерних зон пов'язана зі складними руховими актами, необхідними у письмовій мові. Ушкодження цієї частини поля 6 призводить до порушення тонких рухів руки, які виробляються при накресленні букв. Інші ділянки кори, особливо тісно пов'язані з промовою, сформувалися неподалік аналізаторів зору та слуху. З полем 39, що займає кутову звивину нижньотім'яної області і тісно примикає до ядерної зони зорового аналізатора, пов'язане зорове сприйняття письмових знаків. При поразці поля 39 втрачається здатність складати з літер слова і фрази. У полі 22, розташованому в задній частині верхньої скроневої звивини, за участю полів 41 і 42 (ядерна зона слухового аналізатора), відбувається слухове сприйняттяпромови. При руйнуванні цієї ділянки поля 22 втрачається здатність розуміти слова.
Філогенетично нові ділянки кори, особливо тісно пов'язані з промовою, асиметричні та у правшої представлені у лівій, у шульг - у правій півкулі.
В даний час показано, що і друга півкуля небайдужа до мовних функцій (сприймає інтонації голосу та надає інтонаційне забарвлення мови). Спеціалізація півкуль проявляється, крім того, у характері організації пам'яті та у регуляції емоційних станів.
Наявність в людини полів, руйнація яких веде до випадання мовних функцій, значить, що пов'язані лише з певними ділянками кори. Тут, як і при локалізації у першій сигнальній системі, деякі поля мають лише переважне значення. Мова найбільш складно локалізована та здійснюється за участю всієї кори. Відповідно до вироблення нового досвіду мовні функції можуть переміщатися до інших областей кори (читання сліпих, лист йогою у безруких тощо. п.).
Вікові зміни кори. Протягом розвитку від п'яти місяців зародкового життя до дорослого поверхня кори збільшується приблизно 30 раз. Окремі області кори до народження та після нього ростуть неоднаково, що пов'язано з їх філогенетичним походженням та функціональними особливостями.
Крім нюхового аналізатора, пов'язаного в основному з давньою корою, в новій корі раніше за інших наближаються до будови мозку дорослого кіркові кінці рухового та шкірного аналізаторів, а також лімбічна система. Лімбічна системавключає лімбічну область кори, гіпокамп, соскоподібні тіла, передні таламічні ядра та ін. Вона має велике значенняу забезпеченні складного комплексу різноманітних емоційних реакцій. Лімбічна система пов'язана з інтерорецепторами та регуляцією секреції ендокринних залоз та підтримує гомеостаз в організмі. Потім диференціюються кіркові кінці зорового та слухового аналізаторів та асоціативна верхньотім'яна область, що має відношення до тонкої шкірної чутливості - впізнавання предметів на дотик. При цьому протягом усього позаутробного розвитку відносна величина однієї з цих старіших областей - потиличної зберігається постійною (12%). Значно пізніше наближаються до будови мозку дорослого такі еволюційно нові, асоціативні області, як лобова та нижньотіменна, пов'язані з кількома аналізаторами. При цьому, у той час як у новонародженого лобова область становить 20,6-21,5% поверхні усієї півкулі, у дорослого вона займає 23,5%. Нижньотеніменна область займає у новонародженого 6,5% поверхні всієї півкулі, а у дорослого - 7,7%. Філогенетично нові асоціативні поля 44 і 45, "специфічно людські", що мають переважне відношення до речедвигательному аналізатору, диференціюються на більш пізніх етапахрозвитку, що продовжується і після семи років.
У процесі розвитку зростає ширина кори в 2,5-3 рази. Прогресивно ростуть і окремі її верстви, особливо шар III, і найінтенсивніше в асоціативних полях кори. Протягом розвитку спостерігається зменшення числа клітин на одиницю площі, тобто їх розріджене розташування. Це пов'язано зі значним зростанням та ускладненням відростків нервових клітин, особливо дендритів, зростання яких веде до розсування тіл нейронів.
Різні області кори мієлінізуються в онтогенезі неодноразово. Першими у останні місяцізародкового життя одержують мієлінову обкладку волокна проекційних областей, в яких закінчуються висхідні або беруть початок низхідні кіркові шляхи. Ряд шляхів мієлінізується протягом першого місяця після народження. І нарешті, на другому - четвертому місяцях життя цей процес охоплює найбільш філогенетично нові області, розвиток яких особливо характерний для півкуль кінцевого мозку людини. Проте кора півкуль дитини щодо мієлінізації значно відрізняється від кори дорослого.
Великий стрибок у ступеня зрілості кори мозку дитини, порівняно з корою мозку новонародженого, спостерігається через 14 днів після народження.
Особливо інтенсивно збільшується поверхня півкуль та їх окремих областей у перші два роки життя. Це з формуванням складних, цілеспрямованих дій, швидким розвитком мови і першими ознаками становлення абстрактного мислення. Подальше якісне вдосконалення кори великих півкуль та зміна кількісних показників особливо різко виявляються у 4 роки та 7 років, коли процеси психічної діяльності стають багатшими, різноманітнішими та складнішими. Вік 7 років можна вважати критичним у розвитку дитини як за морфологічними даними, так і фізіологічними показниками.