Hormonspirale ist friedlich. Gesundheit der Frau
Das Intrauterinpessar Mirena ist ein hochwirksames Verhütungsmittel, das darüber hinaus eine angenehme Injektion sein kann. Hersteller dieses Arzneimittels ist das finnische Unternehmen Bayer, das eine Repräsentanz in Deutschland unterhält. Zur anatomischen und therapeutischen Einordnung verweisen wir auf Intrauterinpessare aus Kunststoff mit Gestagenen. Der einzige Stoff, der aus der Spirale austritt, ist Levonorgestrel. Täglich werden 20 µg dieses Hormons gesehen.
Was ist das Medikament?
Die Mirena-Hormonspirale besteht aus einem mit einem Hormon-Elastomer-Harz umhüllten Kern, der auf einen T-förmigen Körper aufgeformt ist. Das Verhütungsmittel ist oben mit einer Membran bedeckt, die über einen Zeitraum von 24 Jahren nach und nach Hormonhormone in einer Menge von 20 µg freisetzt. Die Sehgeschwindigkeit ändert sich allmählich und erreicht nach 5 Jahren 10 µg in 24 Jahren.
Am freien Ende des Körpers befindet sich eine Schlaufe, an der Fäden befestigt sind, die das Ziehen der Spirale erleichtern. Die gesamte Struktur wird in der Nähe des Leiterrohrs platziert.
Mirena Spiralaufbewahrung: Ein Verhütungsmittel enthält 52 mg Levonorgestrel. Darüber hinaus enthält der Vorrat 52 mg Polydimethioloxan-Elastomer – ein neutrales Harz, das auch als Reservoir für Lacke dient.
Im Paket ist ein Verhütungsmittel enthalten. Die Innenverpackung ist steril, daher ist der Einbau einer Spirale nicht möglich, da die Außenbeschichtung beschädigt ist.
Wirkung auf den Körper
Intrauterine Hormonsekretion Mirena sieht Levonorgestrel in einer leeren Gebärmutter. In diesem Fall ist das Vorkommen von Gestagen sehr gering, jedoch nicht in der Mitte der Gebärmutterschleimhaut anstelle des Hormons. Likas werden zu Hause nur sehr wenig konsumiert, praktisch ohne systemische Auswirkungen zu haben. Wein beeinflusst den Fettstoffwechsel nicht, verursacht keine signifikante Veränderung des Blutzuckers und des arteriellen Drucks und verursacht kein Brennen im Hals. Daher ist die Stagnation von Miren bei gesunden Frauen praktisch sicherer.
Levonorgestrel verringert die Empfindlichkeit staatlicher Rezeptoren sowohl gegenüber Gestagenen als auch gegenüber Östrogenen. In diesem Fall wird das Endometrium unempfindlich gegenüber Östradiol, hört auf, sich zu vermehren (zu wachsen) und auszuscheiden. Die Folge ist eine Schwellung des Endometriumballens. Dies ist der Hauptmechanismus der Empfängnisverhütung und der medizinischen Infusion des Arzneimittels.
Die Mutter hat eine unbedeutende lokale Verbindung zu einem äußeren Körper. Der Zervixschleim verdickt sich, wodurch es für Spermien schwieriger wird, in das leere Organ einzudringen. Mirena reduziert auch die Lockerheit der Mutter und der Eileiter. Bei einigen Frauen wird dies wahrscheinlich den Eisprung unterdrücken. Auf diese Weise entsteht eine vollwertige empfängnisverhütende Wirkung.
Das Medikament beeinflusst die Hormonregulation: Unter seinem Einfluss kommt es in der Hypophyse zu einem Rückgang der Produktion des luteinisierenden Hormons.
Bei 80–90 % der Frauen ist Erbrechen nach der Haarentfernung unvermeidlich.
In den ersten Monaten der Schwangerschaft kommt es zu einer Proliferation (zyklisches Wachstum) des Endometriums, wodurch aufgrund von Zustandsstörungen die Gefahr einer erhöhten Durchblutung besteht. Häufig verkürzen sich die Unannehmlichkeiten und die Zwanghaftigkeit der Menstruation, was zur Folge hat, dass die Menstruation mit der Mirena-Spirale entweder spärlich oder täglich ausfällt. Während dieses Prozesses funktionieren die Eierstöcke normal und eine ausreichende Konzentration an Staatshormonen wird im Blut aufrechterhalten, zunächst vor Östradiol. Innerhalb weniger Tage beginnen der Eisprung und die Regression des Körpers.
Analoga des intrauterinen therapeutischen Systems Mirena täglich. Als Alternative zur Verwendung kombinierter Medikamente Levonorgestrel und Östrogene zur innerlichen Anwendung. Tatsächlich wird dieses Hormon nur zur postkoitalen Empfängnisverhütung eingesetzt.

Zeigt sich vor der Stagnation
Das Mirena-Intrauterinpessar bleibt in den folgenden Situationen hängen:
- Angst vor Vagus;
- Idiopathische Menorrhagie;
- Beschleunigung hyperplastischer Prozesse im Endometrium (sein übernatürliches Wachstum) während der Behandlung mit Östrogenen.
Eine der Hauptindikationen vor einer Verstopfung ist die idiopathische Menorrhagie. Hier kommt es aufgrund einer Endometriumhyperplasie zu deutlichen Blutungen. Es wird mit Gebärmutterkrebs, Gebärmutterhalskrebs sowie Erkrankungen mit Erkrankungen des Rachens (Morbus Vollebrand, Thrombozytopenie) in Verbindung gebracht. Nach einer Stagnationsphase reduziert sich der Blutverlust um die Hälfte und nach zwei Tagen kann die Wirkung an den sichtbaren Teilen der Gebärmutter ausgeglichen werden.
Bei (submukösen) Uterusmyomen ist der Effekt weniger ausgeprägt. Eine Stagnation von Mirena kann jedoch die Schwere der Schmerzen während der Menstruation verringern und die Manifestationen einer Schleimmangelanämie verändern. Die Mirena-Spirale bei Endometriose hat eine ausgeprägte Wirkung und führt zu einer Atrophie der Endometriosegrube.
Die T-förmige Spiralbasis enthält Bariumsulfat. Es ist bei Röntgenuntersuchungen, beispielsweise einer Computertomographie, sichtbar. Ist ein MRT möglich? Somit bestehen bei der Installation des Mirena-Systems keine Kontraindikationen für andere Diagnoseverfahren.
Wie kann eine Mirena-Spirale bei Mastopathie eingesetzt werden? Diese Krankheit ist nicht kontraindiziert, mit Ausnahme von Brustkrebs.
Methode der Aushärtung
Bei intrauteriner Verabreichung beträgt die Dauer mindestens fünf Jahre. Levonorgestrel wird in einer Dosis von 20 µg pro Dosis verabreicht, die schrittweise auf 10 µg pro Dosis erhöht wird. Die durchschnittliche Dosis Levonorgestrel, die eine Frau pro Tag einnimmt, beträgt 14 mg des Hormons.
Mirena kann mit allen Arzneimitteln zur gemischten Hormontherapie (Tabletten, Pflaster) kombiniert werden, um den Östrogenmangel zu beseitigen.
Was kann man mit der Mirena-Spirale machen?
Vagismus kann bei einer von 500 Frauen auftreten, die dieses Schicksal erleiden. Nach fünfjähriger Stagnation kommt es bei 7 von 1000 Frauen, die Verhütungsmittel anwenden, zur Vagina.
An welchem Tag soll die Spirale in den Zyklus eingefügt werden?
Diese Verhütungsmethode sollte an einem der ersten 7 Tage nach Beginn der Menstruationsblutung angewendet werden. Sie können es direkt nach der Abtreibung bekommen. Der Austausch der Spirale durch eine neue erfolgt jeden Tag des Zyklus.
In der Zeit nach der Geburt sollte die Rückbildung der Gebärmutter abgeschlossen sein, so dass sie sich auf die normale Größe verkürzt. Bitte beachten Sie, dass die Bekanntgabe einen Monat nach Ablauf des Zeitraums erfolgt. Kommt es zu einer Umkehrung des Anstiegs, schließt der Arzt eine postpologe Endometritis ein. Mirena wird eingesetzt, wenn die Gebärmutter vollständig verjüngt ist.
Wenn Sie die Gebärmutterschleimhaut während der Östrogenbehandlung schützen möchten, können Sie diese während der Menstruation einführen. Wenn die Patientin vor einer Menstruationsblutung bewahrt wird, sollte das IUP am ersten Tag eingesetzt werden.
Wenn vor oder nach der Injektion Schmerzen oder Blutungen auftreten, muss die Patientin sofort abgedeckt werden, um eine Uterusperforation zu verhindern.

Einführung von Spiralen
Die Einführung der Spirale kann zu einer guten Vorbereitung des Fahivet führen.
Notwendige Untersuchungen vor der Installation des Systems:
- externe Blutuntersuchungen, Schnitte;
- ein erheblicher Anteil an humanem Choriongonadotropin, um Vagusgefühle zu unterdrücken;
- gynäkologische Untersuchung; gerichtliche Untersuchung;
- Schauen Sie sich die Auskleidung der Brustfalten an.
- Abstrichanalyse von der Halsoberfläche;
- Tests auf Infektionen, die durch menschlichen Kontakt übertragen werden;
- Gebärmutter und Anhängsel;
- erweitert.
Das Verhütungsmittel sollte während des Entzündungsprozesses der sechostatischen Organe, einer zufriedenstellenden sexuellen Aktivität und einer normalen Körpertemperatur verabreicht werden.
Technik zur Einführung der Mirena-Spirale
Führen Sie ein Vaginalspekulum ein und tragen Sie eine antiseptische Lösung hinter den Tampon auf. In einer leeren Gebärmutter wird eine Führung durch den Gebärmutterhalskanal eingeführt – ein dünner Kunststoffschlauch, durch den die Spirale selbst geführt wird. Achten Sie darauf, dass die „Schultern“ richtig in der Matte ausgerichtet sind, um ein flüchtiges Erscheinen – ein Ausstoßen der Spirale – zu verhindern.
Warum ist die Installation des Mirena-Systems schmerzhafter?
Das Einführen der Spirale kann zwar empfindlich sein, aber tagsüber starke Schmerzen verursachen. Bei zunehmender Schmerzempfindlichkeit wird die Lokalanästhesie des Gebärmutterhalses nicht abgeschaltet. Wenn der Gebärmutterhalskanal sondiert ist oder andere Probleme vorliegen, sollte das Verhütungsmittel besser nicht „gewaltsam“ eingeführt werden. In diesem Fall ist es besser, den Gebärmutterhalskanal unter örtlicher Betäubung zu erweitern. Spiral Mirena ist zum ersten Mal ein Freund, sodass Sie das Reservoir mit Hormonsekreten entfernen können.
Nachdem sie die Katze losgeworden ist, verbringt die Frau den Rest ihres Tages damit, sich auszustrecken. Zu diesem Zeitpunkt kann es zu Verwirrung, Schwäche, Schwitzen und vermindertem arteriellen Druck kommen. Sollten diese Anzeichen nach 30 Minuten bestehen bleiben, führen Sie eine Ultraschallprüfung durch, um sicherzustellen, dass die Spiralen richtig eingestellt sind. Es scheint, dass es nicht wie erforderlich überarbeitet wurde.
In den ersten Tagen nach Beginn der Behandlung können Juckreiz, Reizungen und andere allergische Erscheinungen auftreten. In dieser Situation eilt die Frau möglicherweise zum Arzt. Manchmal können Allergien mit Hilfe behandelt werden. In schweren Fällen ist es notwendig, die Spirale zu entfernen.
Die Frau kommt möglicherweise in einem Monat zur Untersuchung zurück, dann über Nacht und dann in Kürze.
Solange die Anweisungen vor dem Trocknen genau befolgt werden, ist eine Zersetzung nach dem Einbringen des Mirena-Systems nicht zu vermeiden.
Nach der Hautmenstruation muss die Patientin damit beginnen, das Vorhandensein der Spiralfäden in der Haut zu überprüfen, um den Impuls des Verhütungsmittels nicht zu verpassen. Bei Verdacht auf eine solche Erkrankung ist eine Ultraschalluntersuchung erforderlich.
Sichtbare Mirena-Spiralen
Ziehen Sie die Spirale an den Fäden fest, als würden Sie sie mit einer Zange festhalten. Es ist nicht möglich, die Erweiterung des Gebärmutterhalskanals zu stoppen und als zusätzliche Hilfe ein Verhütungsmittel zu verwenden. Diese Art der Behandlung wird normalerweise 5 Tage nach der Verabreichung durchgeführt. Bei jedem Patienten wird die Spirale in das Loch eingeführt.
Entfernen Sie das Verhütungsmittel während der Menstruation so schnell wie möglich. Wenn Sie die Spirale mitten im Zyklus herausziehen, ohne eine neue einzubauen, kann die Frau krank werden, wenn Sie die Spannung ziehen, bis der Artikelkontakt entfernt wird. An diesen Tagen kann es zu einer Stauung kommen, die Eizelle wandert durch die Eileiter und verlässt die leere Gebärmutter, wo sie sich festsetzen kann. Wenn die Hormonspirale festgezogen wird, kommt es kaum zu einer Verzögerung des Eisprungs.
Nach Absetzen des Verhütungsmittels können bei gebrechlichen Patienten Blutungen, Unwohlsein und epileptische Anfälle auftreten. Daher kann der Eingriff durch die Zubereitung des Arzneimittels durch einen Facharzt abgeschlossen werden.
Unglaubliche Effekte
Im Laufe der ersten Monate bleiben bei 2/3 der Frauen unregelmäßige Blutungen bestehen, bei einem Fünftel wird der Gestank intensiver und bei jedem zehnten Patienten kommt es seltener vor. Fast jeden Tag bekommen Patienten ihre Periode aus. Bis zum Ende des ersten Lebens treten bei den meisten Frauen weiterhin seltene und unregelmäßige Blutungen auf, die nur bei 16 % der Patienten auftreten. Alle diese Erscheinungsformen werden als Norm respektiert. Ein verringerter Blutverlust ohne Einstrom in den Hypothalamus und die Hypophyse führt zu den Vorteilen von Mireny und hat eine wohltuende Wirkung.
Zu den häufigsten Nebenwirkungen von Mirena-Spiralen (mehr als 1 % der Fälle) gehören:
- vermindertes emotionales Wohlbefinden bis hin zur Depression;
- Kopfschmerzen und Migräne;
- Schmerzen im Magen, Unterleib, Langeweile;
- Zervixvisip, zeigen Hirsutismus (z. B. Elemente des Haarwuchses vom menschlichen Typ - Vusa);
- Rückenschmerzen;
- Vulvovaginitis, andere Infektionen des Staates, Schweregrad der Brustdrüsen;
- Schuldgefühle, die in den meisten Fällen innerhalb einer Stunde ohne Feier gelöst werden.
Viele dieser unangenehmen Symptome erfordern keine Behandlung und verschwinden innerhalb einer Stunde von selbst.
Weitere seltene Nebenwirkungen:
- Unverträglichkeit, allergische Reaktionen;
- Haarausfall, Ekzeme;
- arterieller Hypertonie
Wenn Sie das Medikament nicht bei Vikorist bekommen können
Kontraindikationen für die Mirena-Spirale:
- Wichtigkeit oder Mangel an Vitalität;
- Infektionen der Genital- und Eierstockorgane;
- fortgeschrittener Krebs (zervikale Intraneoplasie Stadium 2-3) und Gebärmutterhalskrebs;
- bösartige Schwellung der Gebärmutter und der Eizelle;
- Uterusblutung unbekannter Art;
- Verformung der leeren Gebärmutter, Myom; Die Mirena-Spirale für Uterusmyome kann eingesetzt werden, wenn die Größe der Knoten klein ist, sie sich in das gesamte Myometrium ausdehnen oder;
- Schwellungen und andere schwere Lebererkrankungen (Hepatitis, Zirrhose);
- Jahrhundert ab 65 Jahre;
- individuelle Intoleranz;
- Thrombophlebitis (entzündete Venen), Thromboembolie anderer Organe, Verdacht auf systemische Mückenlarve.
Mit großer Vorsicht können Sie das Mirena-System in folgenden Situationen verwenden:
- vorübergehende ischämische Anfälle, Migräne, starke Kopfschmerzattacken;
- hoher Blutdruck;
- Herzinfarkt;
- schwerer Mangel an Blutzirkulation;
- Ihre Herz- und andere Herzklappenerkrankungen durch das Risiko einer infektiösen Endokarditis;
- Typ-1- und Typ-2-Diabetes, insbesondere mit hohem Blutzuckerspiegel und Komplikationen.
Sobald das IUP schwanger wird, werden die Verhütungsmittel vorsichtig entfernt. Da dies unmöglich ist, versuchen Frauen, eine vaginale Schwangerschaft zu verhindern. Die Entwicklung des Fötus in der Mutter, dem dritten Körper, kann im 2. Trimester zu einem septischen Abort, einer eitrigen postoperativen Endometritis und anderen wichtigen Komplikationen führen. Soll die Vitalität erhalten bleiben, wird das Kind ohne Entwicklungsbeschwerden immer beliebter. Obwohl in der leeren Gebärmutter eine hohe Konzentration von Levonorgestrel vorhanden ist, gelangt es selten in den Fötus und verursacht dessen Virilisierung (verstärkte menschliche Anzeichen), da das Baby während seiner Entwicklung durch die Plazenta und die fetalen Membranen geschützt ist.
Bei folgenden Symptomen wenden sich Frauen umgehend an den Arzt:
- das tägliche Auftreten der Menstruation alle zwei Monate, um die Unbestimmtheit auszuschalten;
- trivaler Schmerz im Unterbauch;
- Schüttelfrost mit Fieber, starkes Schwitzen in der Nacht;
- bіl beim Staatsgesetz;
- unprätentiös in Stil, Farbe und Geruch der Sehenswürdigkeiten und Staatswege;
- Erhöhter Blutfluss, der während der Menstruationsstunde beobachtet wird (Anzeichen einer spiralförmigen Austreibung).
Mit aktuellen Verhütungsmethoden kann eine Frau jedoch nicht nur vor unnötigem Erbrechen geschützt werden, sondern auch einige Krankheiten vermeiden. Eine der beliebtesten Behandlungsmöglichkeiten, die zu solchen Ergebnissen führen kann, ist eine Hormonspirale. Diese Verhütungsmethode hat viele positive Aspekte. Das interne Uterusgerät „Mirena“ ist eine Neuentwicklung auf diesem Gebiet der Gynäkologie. Werfen wir einen Blick auf den Bericht dieses Geräts und würdigen wir die Vorteile, Mängel und Stärken der Patienten.
Was ist es
Eine der wirksamsten Methoden zur Bekämpfung von Brustkrebs – das interne Uterusgerät – ist ein Gerät, das in die leere Gebärmutter eingeführt wird und den Durchgang menschlicher Gameten zur Eizelle erleichtert und deren Freisetzung und Abdeckung verhindert. Gefangenschaft einer Eizelle (Embryo). ).
Die Installation des inneren Uterussystems reduziert die Wahrscheinlichkeit einer Infektion auf ein Zehntel von Hundert. Dies gilt insbesondere für Frauen, da Frauen häufig Kinder zur Welt bringen. Die Suspension hat meist eine T-förmige Form und wird am 3.-5. Tag des neuen Menstruationszyklus angebracht. Über diejenigen, die sich für diese Heilmethode entscheiden, kann nur ein Gynäkologe sagen, wie glücklich eine Frau nach der medizinischen Behandlung ist.
Wie ist eine Spirale?
Der Hauptzweck der inneren Gebärmuttervorrichtung besteht darin, die Befruchtung der Eizelle und die anschließende Anheftung der befruchteten Eizelle an die Gebärmutterwände zu verhindern. Sobald zwei staatliche Klienten wütend geworden sind, beginnt das System mit der Durchführung eines Abtreibungsmittels. In diesem Fall verstärkt die Hormonspirale die Verkürzung der Eileiter, was zum schnellen Eintritt der befruchteten Eizelle in die leere Gebärmutter und zum weiteren Tod führt. Danach erkennt die Gebärmutter das „Objekt“ als fremd und beginnt mit der Austreibung – die Gebärmutterwände beginnen zu schrumpfen.
Arten von Intrauterinpessaren
In der gynäkologischen Praxis gibt es verschiedene Spiralen, die vor der Form geschnitten werden. Das innere Uterussystem kann schleifen- und ringförmig sein, in Form einer Spirale oder eines Sonnenschirms, in Form des Buchstabens F. Geräte in Form des Buchstabens T sind jedoch immer noch beliebter.

Auch die zur Herstellung verwendeten Materialien sind vielfältig: Kupfer, Silber, Gold, Kunststoff. Die Größe des Verhütungsmittels wird individuell auf die Haut der Frau abgestimmt und richtet sich nach den anatomischen Gegebenheiten der Patientin.
Das Intrauterinpessar kann hormonell oder nicht hormonell sein. Im ersten Stadium wird die antiplastische Wirkung durch ein Hormon gewährleistet, das sich in den unteren Gliedmaßen befindet und in unbedeutender Menge auftritt. Eine niedrige Dosis des Hormons erhöht jedoch die Dicke des Schleimballens der leeren Gebärmutter und beeinträchtigt das Eindringen in menschliches Gewebe. Aus Honig und Holz hergestellte Spiralen werden in einen anderen, nicht-hormonellen Typ umgewandelt und verleihen den Spermien eine galmische Wirkung. Um herauszufinden, ob es sich um Träger eines Hormongeräts (oder eines anderen Modells) handelt, kann ein Gynäkologe helfen.
„Mirena“ – eine tägliche Heilmethode
Das intrauterine System „Mirena“ ist die letzte Errungenschaft der Wissenschaft in der Gynäkologie. Es hat eine T-förmige Form und kann für einen bestimmten Zeitraum (bis zu 5 Tage) in die leere Gebärmutter eingeführt werden. Das Hormonpräparat „Mirena“ (der Preis des Verhütungsmittels beträgt etwa 12.000 Rubel) enthält das Hormon Levonorgestrel, das nach der Verletzung eine gestagene Wirkung auf lokaler Ebene hervorruft.

Potenz der aktiven Sprache – 52 mg. Das Hormon beginnt unmittelbar nach dem Einsetzen des IUP in eine leere Gebärmutter sichtbar zu werden. Zunächst wird Levonorgestrel in einer Dosis von 20 µg pro Dosis verabreicht. Dieser Indikator sinkt bis zum Ende des fünften Jahres nach der Installation des inneren Uterussystems um die Hälfte. Das Hormon wird praktisch nicht aus dem Blutkreislauf aufgenommen, daher ist die Anwendung dieser Schutzmethode gesundheitlich unbedenklich.
Merkmale der Mirena-Spirale
Das hormonelle Intrauterinpessar „Mirena“ verändert bereits im ersten Monat der Installation die Art der Menstruation weiter. Im ersten Monat kann die Blutung stärker werden, aber mit der Zeit (bis zum Ende des ersten Schicksals) wird die Sehkraft dürftiger. Diese Patienten weisen auf den Beginn einer Amenorrhoe hin – ein anhaltendes Ausbleiben der Menstruation.
Aufgrund dieser therapeutischen Wirkung wird die Spirale häufig medikamentös eingesetzten Frauen verschrieben. Für die Kontrolle des Verhütungssystems ist der Gynäkologe 6 Monate lang zuständig.
Wie läuft der Installationsprozess ab?
Das Hormongerät darf nur von einem Arzt eingesetzt werden. Zunächst müssen sich die Patienten Untersuchungen unterziehen (Zytologie, Abstrich auf Flora und durch Krankheiten übertragbare Infektionen, externer Bluttest und Querschnitt). Sie benötigen außerdem eine Ultraschalluntersuchung.

Die Hormonspirale wird im Laufe von 7 Tagen des neuen Menstruationszyklus eingesetzt (rechnen Sie mit 3-5 Tagen). In manchen Fällen ist eine spätere Verabreichung möglich. Die Installation ist bereits nach 4–5 Jahren zulässig, solange die Gebärmutter regeneriert bleibt. Sollten Sie nach dem Einführen der Spirale Beschwerden, Blutungen oder andere pathologische Symptome verspüren, wenden Sie sich bitte umgehend an den Arzt.
Zeigt sich vor der Stagnation
Es ist klar, dass die Installation eines Hormongeräts bei Hautunreinheiten und insbesondere bei der Haut der Frau angezeigt ist. Auch die Empfehlung dieser Verhütungsmethode an Patienten kann zu Erkrankungen führen. Die wichtigsten Hinweise vor dem Trocknen sind:
- Endometriose – pathologisches Wachstum der Schleimhaut der leeren Gebärmutter – Endometrium;
- Idiopathische Menorrhagie – klares Menstruationssehen;
- Uterusmyome sind ein Weichgewebe, das aus dem ulzerösen Gewebe dieses Organs entsteht (zur Vorbeugung kann die Spirale verschlossen werden).
Für wen ist das hormonelle Intrauterinsystem nicht geeignet?
Nachdem sich die Frau für die Einführung einer intrauterinen Empfängnisverhütung entschieden hat, muss sie sich einer medizinischen Behandlung unterziehen, um die Erkrankungen zu beseitigen, für die das Verfahren inakzeptabel ist. Unter folgenden Bedingungen ist das Einsetzen einer Spirale kontraindiziert:
- Vagheit;
- Dysplasie;
- Gebärmutterhalskrebs Erosion;
- Zervizitis;
- Anomalien (Zugänge und Geburten);
- Infektiöse und entzündliche Prozesse des sechostatischen Systems;
- postnatale Endometritis;
- ausgewachsenes Immunschwächesyndrom;
- Obduktionszeitraum (erste 4 Jahre);
- Lebererkrankungen;
- Thrombose tiefer Venen;
- Unverträglichkeit gegenüber den Bestandteilen der Spirale.

Hormonelles Gerät „Mirena“: Medikamente
Frauen, die sich für den Schutz vor der finnischen Reproduktionsspirale entschieden haben, werden wichtiger positiver Einflüsse beraubt. Der Hauptvorteil ist ein hohes Maß an Verhütung. Das Hormon, das während des Betriebs des Geräts nachgewiesen wird, geht dem Beginn der Schwangerschaft jedoch mit der Zeit voraus. Diese Rede hat übrigens eine ausschweifende Wirkung. Daher empfehlen Ärzte in solchen Fällen die Installation des Mirena-Hormongeräts.

Der Preis eines solchen Geräts ist im Vergleich zu den meisten Analoga wirklich hoch. Treten Nebenwirkungen auf, versagt die Spirale. Die Pennys werden umsonst verschwendet. Den Ergebnissen nach zu urteilen, treten Nebenwirkungen jedoch sehr selten auf und die Intelligenz des inneren Uterussystems zahlt sich während des gesamten Genesungsprozesses aus. Es ist besser, das Geld auszugleichen, nachdem Sie 5 Rubel für Hormonpillen und andere Gesundheitsvorteile ausgegeben haben.
Frauen kommen nicht darüber hinweg, wenn die Menstruationsblutung innerhalb einer Stunde nach dem Einsetzen des IUP stoppt. Dies ist eine völlig normale Reaktion des Körpers. Der Monatszyklus beginnt im ersten Monat nach der Entfernung der leeren Gebärmutter wieder.
Beliebte intrauterine Systeme
Es ist wichtig, die Frau selbst und die Empfehlungen des Arztes zu berücksichtigen, um die am besten geeignete Hormonspirale zu bestimmen. Auch der Preis von Lebensmitteln spielt eine der wichtigsten Rollen. Mehrere Arten von IUPs erfreuen sich großer Beliebtheit und sind in der Preispolitik für das Mirena-Gerät weit verbreitet.
Die Juno-Stempel haben die Form eines Buchstabens T und eines Rings mit unterschiedlichen Durchmessern. Die Systempalette reicht von 300 bis 1000 Rubel. T-förmige Spiralen können aus Kunststoff, Silber oder Kupfer hergestellt werden. Stellen Sie vor dem Verlegen der Schiene Allergien gegen das gewählte Material sicher. „Junona Bio-T Super“ besteht aus Kunststoff und hat eine Kupferwicklung. Darüber hinaus ist die Oberfläche der Struktur mit einer speziellen antiseptischen Beschichtung versehen und das Lager verfügt über Propolis.
Spirale „Nova-T“ ist ein weiteres beliebtes Analogon von „Mireni“. Sie können das System für einen Zeitraum von bis zu 5 Jahren installieren. Das Material, aus dem die Spirale besteht, ist absolut gesundheitlich unbedenklich. Der Sockel besteht aus Kunststoff, die Wicklung aus Kupfer. Der Preis der Spirale beträgt 2300-2600 Rubel.

„Levonova“ ist eine beliebte Hormonspirale. Die Stimmen der Fakhivts können sagen, dass dies ein neues Analogon von „Miren“ ist. Der Hauptwirkstoff ist das Hormon Levonorgestrel.
Bevor Sie ein intrauterines Hormonpräparat einnehmen, sollten Sie einen Arzt konsultieren, der Ihnen bei der Auswahl der optimalen Behandlung für Ihre Behandlung hilft.
Aufgrund von Hautkrebs erfreut sich die intrauterine Empfängnisverhütung bei Frauen auf der ganzen Welt immer größerer Beliebtheit. Und die Mirena-Spirale, die Nabelschnur, auf die weiter unten eingegangen wird, nimmt zu Recht den ersten Platz in der Mitte des IUP ein.
Warum ist das so gut? Lassen Sie mich zunächst erklären, dass es zwei Arten von Spiralen gibt: primäre Spiralen anstelle von Schneiden oder Honig und hormonelle Spiralen. Selbst in reichen Ländern sind Kupferspiralen aufgrund ihres geringen Drucks beliebt und dienen lediglich dazu, die Frau vor unnötiger Feuchtigkeit zu schützen. Ihre Methode basiert auf der spermiziden Wirkung von Honig und der Reaktion der inneren Schleimhaut des Gebärmutterkörpers auf das Auftreten eines Fremdkörpers. Hormonspiralen, zu denen auch die Mirena-Spirale gehört, haben nicht nur eine antiplastische Wirkung, sondern auch eine therapeutische Wirkung. Dieses intrauterine Levonorgestrel-Freisetzungssystem besteht aus einem T-förmigen Rahmen mit einem Kunststoffbehälter, der das Hormon Levonorgestrel enthält.
Unmittelbar nach dem Platzieren des Behälters beginnt es allmählich in den Körper der Frau einzudringen. Das Hormon wird mit minimaler Fließfähigkeit geweckt – die Dosis des Hormons sollte 20 mg/Tag betragen, bis zum Ende des 5. Tages – nicht mehr als 10 mg/Tag. Die Mikrodosis „wirkt“ nur im Bereich der Gebärmutter und ihre Aufnahme ins Blut ist praktisch ausgeschaltet. Als Alternative zur Operation bei Uterusmyomen empfehlen Ärzte häufig die Installation der Mirena-Spirale. Die Ergebnisse dieses Tests bei Frauen variieren von stark positiv bis stark negativ.
Das alles ist individuell, der Körper eines jeden Menschen ist einzigartig und kann einen Fremdkörper annehmen und unangemessen darauf reagieren. Bei Problemen, die nach der Installation des IUP auftreten, sollten Sie sich an den Arzt wenden und ihn über die Probleme informieren. Bei Myomen wirkt die Mirena-Spirale jedoch beruhigend. Es ist besonders effektiv für die Erkennung kleinerer Werke. Natürlich wird der Gestank überhaupt nicht verschwinden, aber unter dem Einfluss von Hormonen wird ihr Wachstum deutlich zunehmen oder ganz aufhören. Bei großen Pflanzen verhindert seine Anwesenheit Wachstumsrückfälle.
Darüber hinaus wird die regelmäßige Pflege und Einhaltung des Menstruationssehens nach erfolgter medikamentöser oder organerhaltender chirurgischer Behandlung von Uterusmyomen gewährleistet. Zu den Indikationen für die Mirena-Spirale gehört außerdem die Vorbeugung von Endometriose und idiopathischer Menorrhagie. Spiralen haben die besonderen Eigenschaften eines Vicors. Die meisten Ärzte sind sich einig über die Idee, Spiralen nur bei Frauen einzusetzen, die gekaut haben. Nur wenige Ärzte würden es wagen, Patienten unter 25 Jahren eine schnelle Behandlung mit dieser Methode als Antiepileptikum zu ermöglichen.
Vor dem Einbau der Spule müssen folgende Tests durchgeführt werden:
- Ein Abstrich der Flora und Zytologie zeigt, ob bei der Mutter Entzündungen oder präkanzeröse Veränderungen vorliegen. Wenn eine Pathologie vorliegt, muss die Niere behandelt werden und nach Abschluss wird der Installationsvorgang durchgeführt.
- Ultraschall der Eierstöcke und der Gebärmutter zur Untersuchung auf Anomalien. Die Operation ist sicher, wenn die Gebärmutter in einem normalen Zustand ist. Wenn Erkrankungen der Gebärmutter, des Septums oder anderer Organe festgestellt werden, wird der Eingriff nicht durchgeführt.
- Der Vagustest sollte vom Arzt durchgeführt werden, um sicherzustellen, dass sich die Frau nicht in einer „Quetschposition“ befindet – es ist klar, dass die Platzierung der Spirale bei Schuldgefühlen des Kindes nicht nur nachlässig, sondern auch unsicher ist.
- Bluttest auf RW und VIL.
Führen Sie außerdem eine Steppung der Brustdrüsen und Beckenorgane durch. Nach dem Einsetzen der Mirena-Spirale sind die Erben oft diametral positioniert. Bei fast allen Frauen, die sich einer Behandlung mit ähnlichen alternativen Methoden unterziehen, wird ihre Periode weniger deutlich und schmerzhaft. Wer Gerüche hat, kommt erst wieder zum Vorschein, wenn man die Spirale entfernt.
Die Hormonspirale kann folgende Nebenwirkungen haben:
- allergisches Zischen und Juckreiz;
- Haarausfall und Alopezie;
- Migräne;
- Müdigkeit, Erschöpfung;
- Unregelmäßigkeit der Menstruation;
- das Erscheinen einer Vaga;
- Schmerzen im Bauch und Rücken;
- Veränderung des aktuellen Erscheinungsbilds der Haut (sie wird fettig).
Bei 0,1 % der Frauen mit Eierstockspiralen kam es zu Schwellungen, Blähungen, schlaffer Haut und Hirsutismus (übermäßiger Haarwuchs beim Menschen – dunkel und grob). Zu den ungünstigen Folgen der Verwendung von Spiralen gehören ektopische Vaginose, Eierstockzysten, Amenorrhoe (Auftreten mehrerer Monatszyklen), Einnistung der Gebärmutter oder Verformung der Wände sowie Infektionen und die Entwicklung einer Entzündung der Beckenorgane.
Mirena: Video von Ehefrauen nach 40 Jahren
Durch die Stagnation der Mirena-Spirale entsteht ein schmerzloser Vorteil. Vіdguki-Ehefrauen nach 40 Jahren, um darüber auszusagen.
- Das hormonmonetäre Gerät wird innerhalb von 5-6 Tagen installiert. Während dieser Zeit besteht keine Notwendigkeit, andere entzündungshemmende Produkte – Kondome und teure orale Kontrazeptiva – zu kaufen oder zu verwenden.
- Wenn Sie die Pille nicht sofort einnehmen, erhöht sich außerdem das Risiko eines unerwünschten Erbrechens. Mit der installierten Spirale ist es möglich, eine Reihe von Steinen nicht aufzuladen.
- Die Anwesenheit des IUP wird nicht von jedem Partner gespürt, was für volle Zufriedenheit während der Stunde der intimen Intimität sorgt. Schade, dass man zum Kondom nichts sagen kann.
- Die Mirena-Spirale für Frauen ab 40 Jahren zeichnet sich als Schmerzmittel bei Uterusmyomen und Endometriose aus.
 Natürlich haben solche Geräte einige Nachteile. So kann beispielsweise der Gestank nicht vor Krankheiten gerettet werden, die auf staatlichem Weg übertragen werden. Daher ist diese Fluchtmethode für Frauen, die aus Liebesbeziehungen häufig den Partner wechseln, nicht geeignet.
Natürlich haben solche Geräte einige Nachteile. So kann beispielsweise der Gestank nicht vor Krankheiten gerettet werden, die auf staatlichem Weg übertragen werden. Daher ist diese Fluchtmethode für Frauen, die aus Liebesbeziehungen häufig den Partner wechseln, nicht geeignet.
Ein Gynäkologe installiert in seiner Praxis ein IUP. Wichtig ist, dass die Operation in den ersten Tagen des Menstruationszyklus durchgeführt wird. Wenn der Maiskolben an den Tagen 1-7 sichtbar ist, können Sie in diesem Monat nicht mehr vorsichtig sein. Wenn die Installation am 8. Tag des Zyklus oder später durchgeführt wurde, werden 30 Tage lang weitere Verhütungsmethoden angewendet. Die Installation eines internen Uterusgeräts ist ein kleiner Eingriff, aber im Allgemeinen ein schmerzloser Eingriff. Frauen mit einer niedrigen Empfindlichkeitsschwelle können einen Spezialisten bitten, eine Lokalanästhesie durchzuführen.
Nach dem Einsetzen des IUP kann nach 30 Tagen ein Nachuntersuchungsbesuch beim Gynäkologen und nach 2 Monaten ein weiterer Besuch erfolgen. Dann genügt es, einmal pro Fluss einen Spezialisten zu kontaktieren. Die Spirale wird nicht unmittelbar nach den Vordächern installiert. Der Grund dafür ist einfach: In dieser Zeit ist es nicht möglich, sich richtig bei der Mutter zu festigen, es kommt zu einem hohen Maß an Selbstvertrauen und einem unerwarteten Absturz.
Dies kann zu einer ungeplanten Schwangerschaft führen. Der Eingriff kann schneller durchgeführt werden, nachdem die Gebärmutter wieder ihre ursprüngliche Größe erreicht hat. Meistens dauert dieser Vorgang etwa 2 Monate, manchmal kann er jedoch auch bis zu 3-4 Monate dauern.
Nach einer Abtreibung kann das IUP noch am selben Tag eingesetzt werden. Das Verfahren zum Einsetzen eines IUP ist wie folgt: Der Arzt besprüht die Niere und den Gebärmutterhals mit einem antiseptischen Einreiber und verschließt anschließend die Vorderlippe mit einer Pinzette. Mit einem speziellen Instrument wird der Gebärmutterhalskanal begradigt und eine Antiplastik-Injektion in die leere Gebärmutter eingeführt.
Kontraindikationen für das Einsetzen einer Spirale sind laut Anleitung:
- Zervizitis;
- Landstreicherei oder Verdacht darauf;
- zervikale Dysplasie;
- bösartige Erkrankungen der Gebärmutter und des Gebärmutterhalses;
- postnatale Endometritis;
- Gebärmutteranomalien, sowohl bei der Geburt als auch bei der Geburt;
- heiße Krankheit und Schwellung der Leber;
- Infektionen und Entzündungen der unteren Organe des Sechos und der Beckenorgane;
- Unverträglichkeit gegenüber den Bestandteilen des Arzneimittels;
- Blutung eines unbekannten Abenteuers;
- septischer Abort, der die restlichen 3 Monate dauert;
- Alter über 65 Jahre – diese Patientenkategorie wurde nicht weiterverfolgt, daher wurde keine Infusion von Spiralen in den Körper durchgeführt.
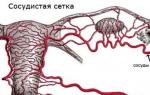
Das intrauterine therapeutische System (IUP) mit einer hohen Wirkstoffdichte von 20 µg/24 Jahr besteht aus einem weißen oder leicht weißen Hormon-Elastomer-Kern, der auf einem T-förmigen Körper platziert und mit einer undurchsichtigen Membran bedeckt ist, die durch reguliert wird Levonorgestrel. Der T-förmige Körper ist an einem Ende mit einer Schlaufe und am anderen Ende mit zwei Armen befestigt; An der Schlaufe wird ein Faden befestigt, um das System zu entfernen. Das IUP wird in der Nähe des Führungsrohrs platziert. Die Anlage und der Leiter sind frei von sichtbaren Häusern.
1 IUP enthält 52 mg Levonorgestrel. zusätzliche Wörter: Polydimethylsiloxan-Elastomer.
Pharmakologische Wirkung
Das intrauterine therapeutische System (IUP), das Levonorgestrel freisetzt, ist der Haupttreiber der lokalen Gestagenwirkung. Progestin (Levonorgestrel) wird sofort in die leere Gebärmutter freigesetzt, wodurch es am Rande einer geringen Zusatzdosis stagnieren kann. Hohe Konzentrationen von Levonorgestrel im Endometrium weisen auf eine verminderte Empfindlichkeit der Östrogen- und Progesteronrezeptoren hin, wodurch das Endometrium gegenüber Östradiol resistent wird und eine starke antiproliferative Wirkung hat. Bei Brustkrebs ist auf morphologische Veränderungen der Gebärmutterschleimhaut und eine schwache lokale Reaktion auf das Vorhandensein eines Fremdkörpers bei der Mutter zu achten. Die Verdickung der Schleimhaut des Gebärmutterhalskanals verhindert, dass Spermien in die Gebärmutter eindringen können. Mirena® beugt einer Stauung durch die Unterdrückung der Brüchigkeit und Spermienfunktion in der Mutter und den Eileitern vor. Bei manchen Frauen wird der Eisprung unterdrückt.
Die vordere Stagnation von Mirena beeinträchtigt die Fortpflanzungsfunktion nicht. Ungefähr 80 % der Ehefrauen mit Müttern werden innerhalb von 12 Monaten nach Erhalt des IUP schwanger.
Im ersten Monat der Stagnation aufgrund des Prozesses der Unterdrückung der Endometriumproliferation müssen Sie möglicherweise auf eine Zunahme blutiger Stellen achten, die verschmiert werden müssen. Daraufhin kommt es zu einer Unterdrückung des Endometriums, was bei Frauen, die Mirena anwenden, zu einer Veränderung des Erbrechens und zum Auftreten von Menstruationsblutungen führt. Eine schlechte Blutung geht häufig in Oligo- oder Amenorrhoe über. In diesem Fall sind die Funktion der Eierstöcke und die Östradiolkonzentration im Blut nicht mehr normal.
Mirena kann daher erfolgreich zur Behandlung der idiopathischen Menorrhagie eingesetzt werden. Menorrhagie bei Vorliegen von Genitalerkrankungen (z. B. Endometriumkrebs, metastatische Läsionen der Gebärmutter, submuköse oder große interstitielle Myome der Gebärmutter, die zu einer Verformung der leeren Gebärmutter führen, Adenomyose, g hyperplastische Prozesse des Endometriums, Endometritis ), extragenitale Erkrankungen, Morbus von Willebrand, schwere Thrombozytopenie), Symptome einschließlich Menorrhagie
Bis zum Ende des dritten Monats nach der Installation von Mirena veränderte sich die Rate der Menstruationsblutungen bei Frauen mit Menorrhagie um 88 %. Durch die Verringerung des Menstruationsblutverlusts wird das Risiko einer Schleimmangelanämie verringert. Mirena® reduziert auch die Schwere der Dysmenorrhoe.
Die Wirksamkeit von Mirena bei chronischer Endometriumhyperplasie unter kontinuierlicher Östrogentherapie war jedoch sowohl bei oraler als auch bei intradermaler Östrogentherapie hoch.
Zeigt sich vor der Stagnation
- Empfängnisverhütung;
- Idiopathische Menorrhagie;
- Prävention einer Endometriumhyperplasie während einer Östrogenersatztherapie.
Methode der Aushärtung
Mirena wird in die leere Gebärmutter injiziert und behält seine Wirksamkeit 5 Tage lang. Die In-vivo-Dosis von Levonorgestrel beträgt etwa 20 µg/Dosis und sinkt nach 5 Tagen auf etwa 10 µg/Dosis. Die durchschnittliche Levonorgestrel-Dosis beträgt etwa 14 µg/Tag über 5 Tage. Mirena kann bei Frauen anstelle einer Hormontherapie in Kombination mit oralen oder transdermalen Östrogenpräparaten eingenommen werden, um Gestagene nicht zu ersetzen.
Bei korrekter Installation von Mirena, die gemäß den Anweisungen von Medical Stagnation durchgeführt wird, beträgt der Pearl-Index (ein Indikator, der die Anzahl der Vaginitäten bei 100 Frauen widerspiegelt, die das Verhütungsmittel im Laufe der Zeit stagniert) etwa 0,2 % über 1 Roku. Der kumulative Indikator, der das Ausmaß der Vaginalität bei 100 Frauen bei 5-jähriger Anwendung eines Verhütungsmittels angibt, beträgt 0,7 %.
- Verwendung von Verhütungsmitteln Bei Frauen im gebärfähigen Alter sollte Miren für 7 Tage nach Beginn der Menstruation in die leere Gebärmutter eingeführt werden. Mirena kann jeden Tag Ihres Menstruationszyklus durch ein neues IUP ersetzt werden. Eine Spirale kann auch direkt nach einem Schwangerschaftsabbruch im ersten Schwangerschaftstrimester eingesetzt werden.
- Nach den Vordächern Die Anlage des IUP sollte nach der Rückbildung der Gebärmutter und frühestens 6 Tage nach der Geburt erfolgen. Im Falle einer schweren Subinvolution ist es notwendig, die postnatale Endometritis auszuschalten und die Entscheidung über die Einführung von Mirena bis zum Abschluss der Rückbildung abzuwägen. Bei Schwierigkeiten beim Einführen eines IUP und/oder starken Schmerzen oder Blutungen aus der Nabelschnur oder nach dem Eingriff ist es wichtig, eine körperliche Untersuchung und eine Ultraschalluntersuchung durchzuführen, um die Perforation auszuschließen.
- Zum Schutz der Gebärmutterschleimhaut Im Rahmen einer Östrogenersatztherapie bei Frauen mit Amenorrhoe kann Mirena jederzeit eingesetzt werden; Bei Frauen mit verminderter Menstruation wird die Anlage durch Menstruationsblutungen oder Harnblutungen verändert.
Nehmen Sie Mirena nicht zur postkoitalen Empfängnisverhütung ein.
Regeln der Wikoristan-Marine
Mirena wird in einer sterilen Verpackung geliefert, die unmittelbar vor dem Einsetzen des IUP geöffnet wird. Bei der Arbeit mit einem offenen System müssen die Regeln der Asepsis eingehalten werden. Erscheint die Sterilität der Verpackung beeinträchtigt, muss das IUP als Medizinprodukt geschützt werden. Das Gleiche passiert mit einem aus der Gebärmutter entfernten IUP, da die Fragmente überschüssiges Hormon entfernen.
Installation, Fertigstellung und Austausch des IUP
Vidalennya Mireni
Man sieht, wie Mirena vorsichtig an den Fäden gezogen und mit einer Zange vergraben wird.
Spezielle Einsätze
Wenn bei Frauen im gebärfähigen Alter eine weitere Empfängnisverhütung erforderlich ist, sollte das System während der Menstruation entleert werden, da es einen monatlichen Menstruationszyklus gibt. Andernfalls sollten Sie 7 Tage lang andere Verhütungsmethoden (z. B. ein Kondom) anwenden, bevor die Spuren entfernt werden. Wenn eine Frau an Amenorrhoe leidet, kann sie sieben Tage vor der Entfernung des Systems mit der Barriere-Kontrazeption beginnen und diese so lange fortsetzen, bis die Menstruation nicht mehr auftritt.
Die neue Mirena kann auch nach der Entfernung der alten sicher verabreicht werden, in diesem Fall sind keine zusätzlichen Verhütungsmethoden erforderlich.
Überprüfen Sie nach dem Löschen von Mirena das System auf Integrität. Als es schwierig war, das IUP zu sehen, kam es zu einzelnen Episoden der Bindung des Hormon-Elastomer-Kerns an den horizontalen Armen des T-förmigen Körpers, was zu einem Geruch in der Mitte des Kerns führte. Solange die Integrität des IUP bestätigt wurde, ist in dieser Situation keine zusätzliche Versorgung erforderlich. Die Grenzen auf den horizontalen Schultern sind so gestaltet, dass sie über die Verstärkung des Kerns des T-förmigen Körpers hinausgehen.
Nebenaktivitäten
Nebenwirkungen erfordern in der Regel keine zusätzliche Therapie und klingen über einen Zeitraum von mehreren Monaten ab.
Mögliche Entwicklung einer Austreibung des inneren Uterussystems, Uterusperforation, postuterine Schwankungen, beschrieben mit Stagnation anderer intrauteriner Kontrazeptiva.
Nebenwirkungen treten am häufigsten im ersten Monat nach der Einführung von Mirena in die Gebärmutter auf; Für die triviale Vikoristannya stinkt die Marine Schritt für Schritt.
Sehr häufig (mehr als 10 %): Uterus-/Vaginalblutungen, blutiges Sehen, Oligo- und Amenorrhoe, gute Ovarialzysten. Die durchschnittliche Anzahl der Tage, an denen bei Frauen im gebärfähigen Alter signifikante Symptome beobachtet werden, ändert sich in den ersten 6 Monaten nach dem Einsetzen des IUP allmählich von 9 auf 4 Tage pro Monat. Der Anteil der Frauen mit anhaltender Blutung (über 8 Tage) verändert sich in den ersten 3 Monaten der Stagnation von 20 % auf 3 %. Klinische Studien ergaben, dass in der ersten Behandlungsphase mit Mirenya 17 % der Frauen mindestens drei Monate lang an Amenorrhoe litten. Wenn Mirena in Kombination mit einer Östrogenersatztherapie angewendet wird, sollten die meisten Frauen nach der Menopause in den ersten Monaten der Behandlung vorsichtig sein, um geringfügige und unregelmäßige Symptome wie Blutungen zu erkennen. Darüber hinaus ändert sich ihre Häufigkeit, und bei etwa 40 % der Frauen, die diese Therapie abbrechen, kommt es in den verbleibenden drei Monaten der ersten Behandlung zu Blutungen. Veränderungen in der Art der Blutung verstärken sich häufig in der Perimenopause und in der Postmenopause. Die Häufigkeit der Erkennung gutartiger Ovarialzysten hängt von der Diagnosemethode ab und wird stagnieren. Klinischen Studien zufolge wurde bei 12 % der Frauen, die Mirena einnahmen, eine Vergrößerung der Follikel diagnostiziert. Meistens verlief die Follikelvermehrung asymptomatisch und hielt drei Monate lang an.
Die Tabelle zeigt Nebenwirkungen, deren Häufigkeit mit den klinischen Daten übereinstimmt.
| Organsysteme | Nebenwirkungen |
| Auf der Seite des Zentralnervensystems und des peripheren Nervensystems | Niedergeschlagenheit, Nervosität, verminderte Libido, Kopfschmerzen, Stimmungsschwankungen, Migräne |
| Auf der Seite des Grassystems | Magenschmerzen, Müdigkeit, Blähungen |
| Dermatologische Reaktionen | Vugria, Alopezie, Hirsutismus, Juckreiz, Ekzem, Vysypannya, Kropivyanka |
| Auf der Seite des Zysto-Muskelsystems | Rückenschmerzen |
| Auf der Seite des Fortpflanzungssystems und der Milchreben | Schmerzen im Beckenbereich, Dysmenorrhoe, vaginales Sehen, Vulvovaginitis, Spannung der Milchgänge, Erkrankung der Milchgänge, Entzündung der Beckenorgane, Endometritis, Zervizitis, Uterusperforation |
| Nebenbei werde ich Reden austauschen | erhöhte Körpermasse |
| Hinter der Körperseite | Beulen |
| Sturmschäden und pathologische Zustände im Galus einer IUP-Installation | Ausweisung des IUP |
Sobald eine Frau mit installierter Mirena erbricht, bewegt sich der Kammerwasserkanal der Eileiterscheide nach vorne.
Fälle von Brustkrebs werden gemeldet (Häufigkeit unbekannt).
Kontraindikationen vor stastosuvannya Mireni
- Heftigkeit und Misstrauen ihr gegenüber;
- Entzündung der Beckenorgane (einschließlich Rückfall);
- Infektionen der unteren Zweige der sechostatischen Bahnen;
- bösartige neue Gebärmutter und Gebärmutterhals;
- postnatale Endometritis;
- septischer Abort für die verbleibenden drei Monate;
- Zervizitis;
- zervikale Dysplasie;
- pathologische Uterusblutung unbekannter Ätiologie;
- Gestagenverzögerte Schwellung, inkl. Brustkrebs;
- Erkrankung, die mit einer fortgeschrittenen Infektanfälligkeit einhergeht;
- angeborene und entblößte Uterusanomalien, inkl. Fibromyome, die zu einer Verformung der leeren Gebärmutter führen;
- kranke Leber, geschwollene Leber;
- Erhöhte Empfindlichkeit gegenüber den Bestandteilen des Arzneimittels.
Zastosuvaniya Mirenya mit Vaginismus und Stillen
Mirena darf nicht angewendet werden, wenn Sie schwanger sind oder der Verdacht besteht, dass Sie schwanger sind. Wenn während der Isolationsphase von Mirenya Erbrechen auftritt, wird empfohlen, das IUP zu entfernen, weil Jedes intrauterine Kontrazeptivum birgt, wenn es vor Ort entfernt wird, das Risiko eines sofortigen Aborts und einer sofortigen Schwangerschaft. Die Sichtbarkeit oder Sondierung der Gebärmutter kann zu einem sofortigen Abort führen. Da es unmöglich ist, das intrauterine Kontrazeptivum vorsichtig zu entfernen, muss die Bedeutung der individuellen Unterbrechung der Vaginose erörtert werden. Wenn eine Frau ihre Vaginalkapazität erhalten möchte und es nicht möglich ist, das IUP zu entfernen, informieren Sie die Patientin über die Risiken und möglichen Folgen des Geburtskanals. In solchen Episoden ist es wichtig, sorgfältig vor einer Vaginose zu schützen. Es ist notwendig, den Nachmotordruck abzuschalten.
Frauen sollten erklären, dass sie alle Symptome melden müssen, zu denen Erbrechen, Krämpfe und kolikartige Bauchschmerzen, begleitet von Fieber, gehören können.
Aufgrund der intrauterinen Stase und des männlichen Hormons muss die Möglichkeit einer virilisierenden Wirkung in der Schwangerschaft berücksichtigt werden. Im Zusammenhang mit der hohen entzündungshemmenden Wirksamkeit von Mirena gibt es klinische Hinweise darauf, dass es bei stagnierender Wirkung zu Schwankungsfolgen kommt. Frauen sollten jedoch beachten, dass es nach den heutigen Erkenntnissen um Geburtsfehler geht, die durch Stagnation von Mirenya in Phasen längerer Vaginaltätigkeit bis zum Baldachin ohne Entfernung eines IUP jeden Tag verursacht werden.
Ungefähr 0,1 % der Levonorgestrel-Dosis können während des Stillens in den Körper des Neugeborenen gelangen. Ist Tim nicht geringer, ist es unwahrscheinlich, dass es bei Dosen, die durch Mirena verändert werden, bei leerem Uterus ein Risiko für ein Kind darstellen würde.
Es ist wichtig, dass die Stagnation von Mirenya nach 6 Tagen nach der Geburt das Wachstum und die Entwicklung des Kindes nicht übermäßig beeinträchtigt. Eine Monotherapie mit Gestagenen trägt nicht zur Konsistenz der Muttermilch bei. Bei Frauen, die Mirena während der Stillzeit einnahmen, wurde über gelegentliche Episoden von Gebärmutterblutungen berichtet.
Stagnation mit eingeschränkter Leberfunktion
Kontraindikationen bei akuten Lebererkrankungen, geschwollener Leber.
spezielle Einsätze
Die Ergebnisse dieser Studien zeigen nun, dass es bei Frauen, die Verhütungsmittel einnehmen, die Gestagen eliminieren, zu einem leichten Anstieg der Venenthrombose kommen kann; Diese Ergebnisse sind statistisch signifikant. Es ist wichtig zu beachten, dass beim Auftreten von Symptomen einer Venenthrombose die Durchführung geeigneter Diagnose- und Behandlungsverfahren wichtig ist.
Bisher ist nicht geklärt, welcher Zusammenhang zwischen Krampfadern oder oberflächlicher Thrombophlebitis und der Manifestation einer venösen Thromboembolie besteht. Bei Frauen mit angeborenen oder geschwollenen Herzklappen sollte Mirena aufgrund des Risikos einer septischen Endokarditis mit Vorsicht angewendet werden. Wenn ein IUP eingesetzt oder entfernt wird und Sie erkranken, sollten vorbeugend Antibiotika verschrieben werden.
Levonorgestrel kann in niedrigen Dosen die Glukosetoleranz beeinträchtigen. Kontrollieren Sie daher den Blutzuckerspiegel bei Frauen mit Diabetes regelmäßig, beispielsweise durch die Einnahme von Mirena. Allerdings besteht bei Frauen mit Diabetes in der Regel keine Notwendigkeit, das Therapieschema zu ändern, um die Einnahme von Mirena abzubrechen.
Aktionen, die Polyposis und Endometriumkrebs manifestieren, können durch unregelmäßige Blutungen maskiert werden. In solchen Fällen sind zusätzliche Tests zur Klärung der Diagnose erforderlich.
Mirena sollte weder bei jungen Frauen, die noch nie schwanger geworden sind, noch bei Frauen nach der Menopause mit schwerer Uterusatrophie als Mittel der ersten Wahl eingesetzt werden.
Bei einer Östrogenmonotherapie kann die Inzidenz einer Endometriumhyperplasie bis zu 20 % erreichen. In einer klinisch beobachteten Studie mit Mirenya (201 Frauen in der Perimenopause und 259 Frauen in der Postmenopause) gab es innerhalb eines 5-stündigen Beobachtungszeitraums bei einer Gruppe von Frauen in der Postmenopause und in Entwicklungsphasen keine Hinweise auf eine Endometriumhyperplasie.
Oligo-Amenorrhoe
Oligota-Amenorrhoe entwickelt sich bei Frauen im gebärfähigen Alter allmählich, in etwa 20 % der Fälle kommt es zu einer Stagnation. Da die Menstruation jeden Tag 6 Tage dauert, sollte die restliche Menstruation ausgeschaltet werden. Wiederholte vaginale Tests auf Amenorrhoe sind nicht obligatorisch, da es andere Anzeichen einer vaginalen Schwangerschaft gibt.
Wenn Mirena in Kombination mit einer kontinuierlichen Östrogenersatztherapie angewendet wird, entwickeln die meisten Frauen im Laufe der ersten Periode allmählich eine Amenorrhoe.
Infektionen der Beckenorgane
Der Führungsschlauch trägt dazu bei, Mirena beim Einführen vor einer Kontamination durch Mikroorganismen zu schützen, und das Gerät zur Verabreichung von Mirena ist speziell darauf ausgelegt, das Infektionsrisiko zu minimieren. Es wurde festgestellt, dass das Fehlen von Sexualpartnern ein Risikofaktor für eine Infektion der Beckenorgane ist. Infektionen der Beckenorgane können schwerwiegende Folgen haben: Sie können die Fortpflanzungsfunktion beeinträchtigen und das Risiko einer Eileitervaginose erhöhen.
Bei wiederkehrender Endometritis oder Infektion der Beckenorgane sowie bei schweren oder akuten Infektionen, die mehrere Tage lang behandlungsresistent sind, entfernen Sie Mirena.
In Fällen, in denen Symptome und Beschwerden auf die Möglichkeit einer Infektion hinweisen, ist eine bakteriologische Untersuchung und Überwachung angezeigt.
Vertreibung
Mögliche Anzeichen einer teilweisen oder wiederholten Ausstoßung eines IUP – Blutungen oder mehr. Allerdings kann das System vor Beginn der Empfängnisverhütung aus der leeren Gebärmutter entfernt werden, was für die Frau ohne Folgen ist. Ein teilweiser Impuls kann die Wirksamkeit von Mirena verändern. Mirena-Fragmente verändern den Menstruationsblutverlust und ein Anstieg kann auf einen Ausstoß des IUP hinweisen.
Wenn Mirena falsch platziert ist, löschen Sie die Spur. Möglicherweise wurde zu diesem Zeitpunkt ein neues System installiert.
Den Frauen muss erklärt werden, wie man die Fäden von Mirenya überprüft.
Perforation und Penetration
Eine Perforation oder Penetration des Körpers oder des Gebärmutterhalses mit einem intrauterinen Kontrazeptivum kommt selten vor, hauptsächlich während der Stunde der Einführung, und kann die Wirksamkeit von Mirena verringern. In solchen Fällen wird das Gleissystem gelöscht. Das Risiko einer Perforation kann erhöht sein, wenn ein IUP nach der Schwangerschaft, während der Stillzeit und bei Frauen mit festsitzender Uterusobstruktion eingesetzt wird.
Ektopische Vaginose
Frauen mit einer Vorgeschichte von Eileitervaginität, die sich einer Operation an den Eileitern oder einer Infektion der Beckenorgane unterzogen haben, haben mit größerer Wahrscheinlichkeit ein höheres Risiko für eine Eileitervaginität. Die Möglichkeit einer Eileiterscheide kann mit Schmerzen im Unterbauch verbunden sein, insbesondere wenn diese aufgrund einer starken Menstruation auftreten oder wenn eine Frau mit Amenorrhoe zu bluten beginnt. Die Häufigkeit einer ektopischen Vaginose während der Stagnation von Mirena beträgt etwa 0,1 % pro Fluss. Das absolute Risiko einer Eileitervaginose ist bei Frauen, die Mirena anwenden, gering. Wenn jedoch eine Frau mit installierter Mirena Erbrechen hat, kommt es zu einem deutlichen Anstieg des ektopischen Erbrechens des Körpers.
Fadenabfall
Wenn bei der gynäkologischen Untersuchung die Fäden zur Entfernung des IUP im Gebärmutterhals nicht nachweisbar sind, muss die Vagustherapie ausgeschaltet werden. Die Fäden können in die leere Gebärmutter oder den Gebärmutterhalskanal zurückgezogen werden und nach der nächsten Menstruation wieder sichtbar werden. Wenn der Druck abgeschaltet ist, können Sie die Gewinde durch leichtes Antasten mit einem geeigneten Werkzeug entfernen. Wenn die Fäden nicht zu sehen sind, ist es möglich, dass das IUP aus der leeren Gebärmutter ausgeschieden wurde. Um die korrekte Ausrichtung des Systems sicherzustellen, kann Ultraschall eingesetzt werden. In Fällen, in denen dies nicht möglich oder erfolglos ist, sollte eine radiologische Nachuntersuchung durchgeführt werden, um die Lokalisation des Tumors zu bestimmen.
Die Follikelatresie wird repariert
Oskolki verhütende Wirkung Mireny der Bildung aufgrund der Gehirnfunktion, bei Frauen im gebärfähigen Alter, achten Sie auf Ovulationszyklen mit Follikelruptur. Manchmal wird die Atresie der Follikel beeinträchtigt und ihre Entwicklung kann beeinträchtigt werden. Solche vergrößerten Follikel lassen sich klinisch nicht aus Ovarialzysten heraustrennen. Bei 12 % der Frauen, die Mirena einnahmen, wurden mehr Follikel festgestellt. In den meisten Fällen verursachen diese Follikel nicht die üblichen Symptome, obwohl sie manchmal von Schmerzen im Unterbauch oder mit 45 kg schweren Schmerzen begleitet werden.
Meistens entwickeln sich die größten Follikel nach zwei bis drei Monaten Pflege von selbst. Sollte dies nicht der Fall sein, wird empfohlen, weiterhin zusätzliche Ultraschalluntersuchungen durchzuführen sowie klinische und diagnostische Besuche durchzuführen. In Einzelfällen kann ein chirurgischer Eingriff erforderlich sein.
Mit Fahrzeugen zum Gebäude ins Zentrum fahren und die Mechanismen steuern
Chi war nicht vorsichtig.
Medizinischer Mutualismus
Es ist möglich, den Metabolismus von Gestagenen durch eine einstündige Stagnation von Substanzen zu verbessern, die Enzyme induzieren, insbesondere Isoenzyme des Cytochrom-P450-Systems, die am Metabolismus von Arzneimitteln wie entzündungshemmenden Arzneimitteln (z. B. Schatz) beteiligt sind , Phenobarbital, Phenytoin, Carbamazepin) und Mittel zur Behandlung von Infektionen (z. B. Nevirapin, Efavirenz). Der Einfluss dieser Medikamente auf die Wirksamkeit von Mirena ist unbekannt, wird jedoch übertragen, was im Netzwerk nicht vorhanden ist, sodass Mirena an der Spitze der lokalen Wirkung steht.
Für Frauen, die nicht damit rechnen, über einen längeren Zeitraum schwanger zu werden, und bei denen zudem das Risiko besteht, aufgrund hormoneller Ungleichgewichte zu erkranken, kann der Gynäkologe das intrauterine System „Mirena“ (kurz IUP) behandeln.
Dabei handelt es sich um eine Spirale, die einen Behälter mit dem Hormon Levonorgestrel enthält. Vin wird heute in einer geringen Dosierung verwendet, die zur Empfängnisverhütung und therapeutischen Wirkung ausreicht.
- Zervixschleim verdickt sich;
- die Gebärmutterschleimhaut verändert sich;
- In der Mitte des Zyklus wird die Ausschüttung des luteinisierenden Hormons (LH) unterdrückt.
- 1 Hyperplasie des Endometriums.
- 2 und unregelmäßige Menstruation.
- 3 Zur Vorbeugung einer Endometriumhyperplasie bei Frauen durch Absetzen der Östrogentherapie.
- 1 das des Gebärmutterhalses.
- 3 Septischer Abort für die restlichen 3 Monate.
- 4 Zervikale Dysplasie, bösartige Prozesse.
- 5 Brustdrüsenkrebs und andere Schwellungen, die durch Gestagene entstehen.
- 6 Die Ursache der Gebärmutterblutung ist nicht geklärt.
- 7 verursacht durch Fibrome oder angeborene Anomalien.
- 8 geschwollene Leber oder akute Hepatitis.
- 9 Vaginismus.
- 10. Jahrhundert über 65 Jahre.
- 1 Hohe Effizienz, geringes Leerstandsrisiko.
- 2 Es sind nur geringe Dosen des Hormons erforderlich, um den Blutkreislauf zu erreichen, sodass die Anzahl der Nebenwirkungen minimal ist.
- 3 Vorliegen des First-Pass-Effekts durch die Leber.
- 4 Veränderung des Blutvolumens, das während der Menstruation verloren geht.
- 5 Kenntnisse über Zwischenblutungen.
- 6 Behandlung von kleinen Myomen, Endometriose, Endometriumhyperplasie.
- 7 Die Fähigkeit, im Lager zu vikorieren.
- 8 Der Druck ist sehr niedrig.
- Feingefühl;
- Schwellung;
- Schwäche;
- Blähungen im Magen.
- 1 Nach 1 Monat Schräguntersuchung zur Überprüfung des Vorhandenseins von Fäden und der Richtigkeit des Verhütungsmittels.
- 2 Wiederholung – nach 3 und 6 Monaten.
- 3 Weitere Kontrollen werden mindestens einmal pro Fluss durchgeführt.
- 1 Akuter infektiös-entzündlicher Prozess ().
- 2 Vipadanna-Marine.
- 3 Schädigung der Gebärmutter während der Einführstunde.
Zeige alles
1. Was ist das Mirena-IUP?
Der Prototyp wurde vom deutschen Unternehmen Bayer Schering Pharma entwickelt. Der durchschnittliche Preis in Apotheken liegt zwischen 13 und 14 Tausend. Dieser Preis ist auf den Wirkmechanismus und die hohe Effizienz des Prozesses zurückzuführen.
Es besteht ein Bedarf an oralen Kontrazeptiva, und diese Behandlung hilft Frauen, ihre Vitalität zu verbessern.

Der Hauptbestandteil des inneren Uterusapparates Mirena ist Levonorgestrel, ein Hormon, das zur Gruppe der Gestagene gehört. Sie sind in einem speziellen Tank mit einer Größe von nur 2,8 mm eingebaut und an einer Spiralspirale befestigt.
Die Oberseite des Behälters ist mit einer Membran bedeckt. Dadurch kann das Hormon das Reservoir mit einer gleichmäßigen Rate verlassen – 20 µg pro Dosis. Gleichzeitig nahmen sie weniger Tabletten oder Norplant ein, das schnell wirkt.
2. Aktionsmechanismus
Die Aktion beginnt unmittelbar nach dem Einsetzen der inneren Gebärmuttervorrichtung. Das Hormon kann bereits nach 15 Minuten im Blut gemessen werden.
Die Trivialität des IUP beträgt 5 Jahre, die Nachfolger bestätigen jedoch, dass es 7 Jahre lang ohne gesundheitliche Risiken entfernt werden kann.
Der Wirkungsgrad der Spirale ist sogar noch höher. Klinischen Studien zufolge kommt es im Verlauf der „Mirena“-Behandlung bei weniger als 0,1 % der Anfälle zu ungeplantem Erbrechen. Dieser Indikator ist kurz und unterliegt der Sterilisation der Frau.
Die tägliche Bedeutung von Wichtigkeit kann auf verschiedene Arten erreicht werden:
Spermatozoen können nicht in die leere Gebärmutter eindringen, die Gebärmutterschleimhaut reicht nicht mehr für die Einnistung aus und die unterdrückte LH-Sekretion führt zur Zerstörung der reifen Eizelle.
Untersuchungen haben gezeigt, dass nach der Installation von „Mireni“ 85 % der monatlichen Zyklen ohne Eisprung verlaufen.
Die Funktion der Eierstöcke wird dadurch jedoch nicht beeinträchtigt, da eine Spirale mit einer Länge von 5 Linien gebildet werden muss. Veränderungen in den Eierstöcken, die mit einer Störung der Follikelreifung einhergehen, treten nach 7 Jahren ununterbrochener Vikoristan „Mireni“ auf.
3. Hinweise zum Trocknen
„Mirena“ kombiniert empfängnisverhütende und therapeutische Wirkungen. Dies wird Frauen im gebärfähigen Alter empfohlen, insbesondere in den folgenden Situationen:
Myome, Endometriose sollten bis zur Änderung der Indikation nicht indiziert sein, bei gleichzeitiger stellvertretender Hyperplasie sollten jedoch stattdessen Mirena-Spiralen verwendet werden, um die Schwere der Blutung zu reduzieren.
4. Für wen ist die Installation kontraindiziert?
Laut Anleitung ist die Installation der Mirena-Spirale in folgenden Situationen kontraindiziert:
Bei Frauen mit Diabetes, Herz- und Gefäßerkrankungen, Migräne und gelegentlichen Kopfschmerzen sowie arterieller Hypertonie ist Vorsicht geboten.
Stillen ist keine Kontraindikation für Mirena.
5. Vorteile dieser Verhütungsmethode
Ungeachtet der hohen Variabilität des Hormonsystems hat diese Verhütungsmethode ihre eigenen Vorteile:
Nach der Einführung der Spirale besteht die Notwendigkeit, die Einnahme des Arzneimittels sorgfältig zu kontrollieren und nicht die Empfängnisverhütung während des gesetzlichen Zeitraums vorherzusagen.
6. Kleinere und unerwünschte Reaktionen
In einigen Episoden wird der Hypothalamus unterdrückt, was zu einer verstärkten Menstruationsblutung führt.
Dies kann als Verdienst gewertet werden, da die Frau vor der Einführung des IUP an Gebärmutterblutungen litt, die zu einer schweren Anämie führten.
Die Häufigkeit des Menstruationszyklus ändert sich selten: Die Menstruation endet später und es gibt Zwischenperioden, die geschmiert werden müssen.
Azyklische Blutuntersuchungen sind in den ersten 3 Monaten nach Einsetzen des IUP normal.
Rechnen Sie damit, dass die Symptome nur von kurzer Dauer sind, von selbst verschwinden und keiner besonderen Behandlung bedürfen.
Wenn der Gestank längere Zeit nicht bekannt ist, die Sicht aber klarer wird, sollten Sie einen Gynäkologen aufsuchen.
Bei Frauen kann es außerdem zu Kopfschmerzen (einschließlich Migräne bei älteren Menschen), Stimmungsschwankungen, Langeweile, geschwollenen Brüsten, Akne, Ekzemen und dem Auftreten von Pigmentflecken, Zystenbildung, Bluthochdruck kommen.
Die Hyperplasie des Endometriums im Alter von 10 bis 19 Jahren wird dünner. In Zeiten der Not hilft eine Ersatztherapie, die negativen Auswirkungen von Östrogenen auf die Gebärmutter zu reduzieren.
Frauen, die Mirena anwenden, haben unangenehme Symptome:
Die Hormonspirale kann bei prämenopausalen Frauen eine gute Möglichkeit sein, das Risiko des Fortschreitens einer Endometriumhyperplasie und Endometriose zu verringern.
8. Installationsregeln
„Mirena“ hat aufgrund des Vorhandenseins eines Reservoirs mit Levonorgesterl einen größeren Durchmesser und niedrigere mittlere Spiralen. Daher ist das Einsetzen des Babys kompliziert.
Der Eingriff wird unter örtlicher Betäubung durchgeführt, um die Schmerzen bei der Erweiterung des Gebärmutterhalskanals zu lindern.
Vor der Installation der Mirena-Spule sind minimale Vorsichtsmaßnahmen erforderlich: anfängliche Blut- und Querschnittsanalyse, Abstrich, Kontrolle des arteriellen Drucks, Ultraschall der Beckenorgane.
Bei einem regelmäßigen Zyklus sollte die Empfängnisverhütung am ersten Tag des Tages (vermutlich der Menstruation) erfolgen. Dadurch wird das Risiko einer Zervixschädigung minimiert.
Der Eingriff ist jedoch an jedem Tag zulässig, da zu 100 % klar ist, dass an diesem Tag eine Schwangerschaft vorliegt. Dies ist beispielsweise für Frauen mit unregelmäßigen Zyklen relevant.
In diesem Fall kann der Arzt Medikamente verschreiben, um den Gebärmutterhals vorzubereiten und Schmerzen und Beschwerden zu lindern.
Nach einer Abtreibung im 1. Trimester kann aufgrund einer Infektion ein IUP eingesetzt werden. Tim, der es wagt, es hinter den Vorhängen anzubringen, muss sechsmal nachsehen.
9. Seien Sie vorsichtig mit dem Arzt
Um zu verhindern, dass die Spirale herausfällt und infektiöse Komplikationen entstehen, müssen Sie die Empfehlungen befolgen und Ihren Arzt konsultieren:
Wenn der Arzt möglicherweise aus dem Gebärmutterhalskanal hängende Fäden nicht entfernt, empfiehlt er den Einsatz von Ultraschall.
Bei starkem Temperaturanstieg, Schmerzen im Unterbauch, dem Auftreten pathologischer (schleimig-eitriger) Sehstörungen oder einer verzögerten Menstruation ist dringend ein Arztbesuch erforderlich.
Komplizierte Verfahren:
10. Erneuerung der Fruchtbarkeit
Nach der Entfernung der Spirale dauert es 1-3 Monate, bis die Funktion des Endometriums wiederhergestellt ist.
Der Menstruationszyklus normalisiert sich nach 30 Tagen. Es kann bis zu 12 Monate dauern, bis Ihre Fruchtbarkeit vollständig wiederhergestellt ist.
Nach Angaben von Prilepska St. N. wird bei 79–96 % der Frauen in den ersten Lebensjahren eine Vaginalinfektion vermieden.